ご利用について
医療専門家向けの本PDQがん情報要約では、小児頭蓋咽頭腫の治療について、包括的な、専門家の査読を経た、そして証拠に基づいた情報を提供する。本要約は、がん患者を治療する臨床家に情報を与え支援するための情報資源として作成されている。これは医療における意思決定のための公式なガイドラインまたは推奨事項を提供しているわけではない。
本要約は編集作業において米国国立がん研究所(NCI)とは独立したPDQ Pediatric Treatment Editorial Boardにより定期的に見直され、随時更新される。本要約は独自の文献レビューを反映しており、NCIまたは米国国立衛生研究所(NIH)の方針声明を示すものではない。
CONTENTS
- 小児頭蓋咽頭腫に関する一般情報
-
頭蓋咽頭腫を含む原発性脳腫瘍は、小児の最も一般的な充実性腫瘍をともに構成する多様な疾病からなる1つのグループである。脳腫瘍はその組織像によって分類されるが、腫瘍存在部位およびその拡がりは治療および予後を左右する重要な因子である。
頭蓋咽頭腫はまれな小児脳腫瘍である。頭蓋咽頭腫は、元来は先天性で、外胚葉性遺残、ラトケ裂溝、または他の胚性上皮から生じると考えられており、好発部位はトルコ鞍上部で、鞍内部分を伴っている。頭蓋咽頭腫の診断には、磁気共鳴画像法(MRI)またはコンピュータ断層撮影(CT)画像法が用いられるが、一般的に治療前の組織像の確認が必要である。新たに診断された頭蓋咽頭腫の治療には、手術、放射線療法、嚢胞ドレナージおよび/または嚢胞内へのインターフェロンα投与が併用される。再発頭蓋咽頭腫の治療は、実施された初期治療によって異なる。実施された治療の種類に関係なく、5年および10年生存率は90%を超える。
PDQ小児脳腫瘍の治療要約は主に、神経系腫瘍に関する世界保健機関の分類に従って構成されている。[ 1 ]神経系腫瘍の分類の詳しい説明と各種の脳腫瘍に対応する治療要約へのリンクについては、小児脳腫瘍および脊髄腫瘍の治療の概要に関するPDQ要約を参照のこと。
解剖学
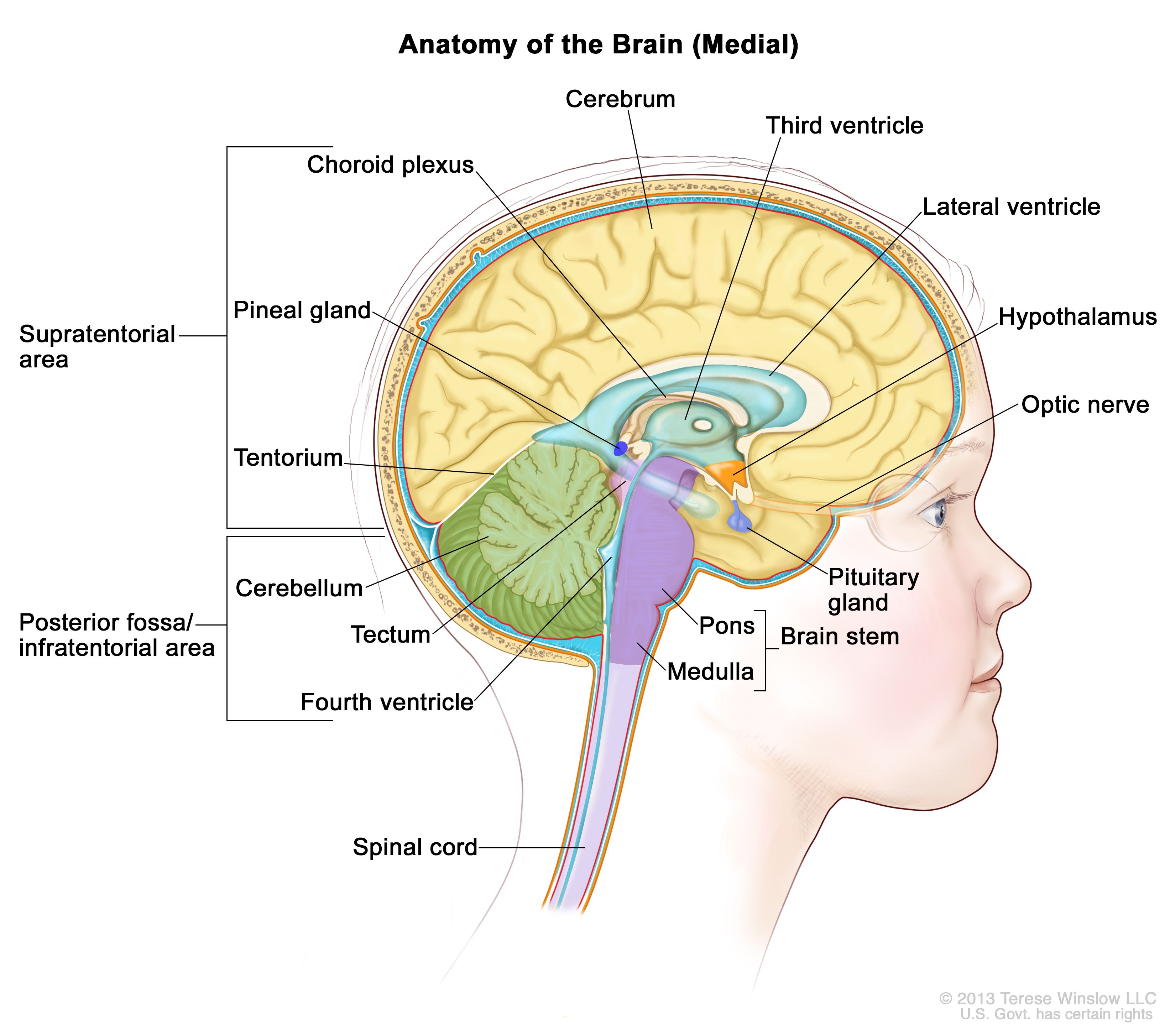
脳内部の解剖図で、松果体、下垂体、視神経、脳室(脳脊髄液を水色で示している)など、脳の構成要素が示されている。小脳テントは大脳と小脳を区切っている。テント下(後頭蓋窩)は小脳テントの下部に位置する領域で、脳幹、小脳、第四脳室が含まれている。テント上は小脳テント上部の大脳が含まれる領域を指す。 臨床像
頭蓋咽頭腫は下垂体領域に発生し、内分泌機能に影響を受ける可能性がある。また腫瘍が視神経および視交差のすぐ近くに位置する結果、視覚の問題が生じうる。第三脳室内の腫瘍増殖により、一部の患者は閉塞性水頭症を発症する。まれに腫瘍が後頭蓋窩にまで進展することがあり、頭痛、複視、運動失調、難聴を呈する場合がある。[ 4 ]
診断的評価
CTスキャンおよびMRIスキャンにより、しばしば小児頭蓋咽頭腫が診断され、ほとんどの腫瘍で腫瘍内石灰化および固形嚢胞性成分が実証される。脊髄軸のMRIはルーチンには実施されない。
石灰沈着が認められない頭蓋咽頭腫は胚細胞腫、視床下部/視神経交叉星細胞腫、またはランゲルハンス細胞組織球症など、他の腫瘍のタイプと混同されることがある。診断の確定には生検または切除が必要である。[ 5 ]
画像検査のほかにも、患者はしばしば内分泌検査、および視野検査を含む正式な視覚検査を受ける。
参考文献- Louis DN, Ohgaki H, Wiestler OD: WHO Classification of Tumours of the Central Nervous System. 4th rev.ed. Lyon, France: IARC Press, 2016.[PUBMED Abstract]
- Karavitaki N, Wass JA: Craniopharyngiomas. Endocrinol Metab Clin North Am 37 (1): 173-93, ix-x, 2008.[PUBMED Abstract]
- Garnett MR, Puget S, Grill J, et al.: Craniopharyngioma. Orphanet J Rare Dis 2: 18, 2007.[PUBMED Abstract]
- Zhou L, Luo L, Xu J, et al.: Craniopharyngiomas in the posterior fossa: a rare subgroup, diagnosis, management and outcomes. J Neurol Neurosurg Psychiatry 80 (10): 1150-4, 2009.[PUBMED Abstract]
- Rossi A, Cama A, Consales A, et al.: Neuroimaging of pediatric craniopharyngiomas: a pictorial essay. J Pediatr Endocrinol Metab 19 (Suppl 1): 299-319, 2006.[PUBMED Abstract]
- Muller HL: Childhood craniopharyngioma. Recent advances in diagnosis, treatment and follow-up. Horm Res 69 (4): 193-202, 2008.[PUBMED Abstract]
- Müller HL: Childhood craniopharyngioma--current concepts in diagnosis, therapy and follow-up. Nat Rev Endocrinol 6 (11): 609-18, 2010.[PUBMED Abstract]
- Zacharia BE, Bruce SS, Goldstein H, et al.: Incidence, treatment and survival of patients with craniopharyngioma in the surveillance, epidemiology and end results program. Neuro Oncol 14 (8): 1070-8, 2012.[PUBMED Abstract]
- 小児頭蓋咽頭腫の病理組織学的分類
-
頭蓋咽頭腫は組織学的に良性で、好発部位はトルコ鞍上部で、鞍内部分を伴っている。頭蓋咽頭腫は局所浸潤することがあるが、一般的に離れた脳の部位に転移することはない。
頭蓋咽頭腫は以下のいずれかに分類される:
参考文献- Karavitaki N, Wass JA: Craniopharyngiomas. Endocrinol Metab Clin North Am 37 (1): 173-93, ix-x, 2008.[PUBMED Abstract]
- Pekmezci M, Louie J, Gupta N, et al.: Clinicopathological characteristics of adamantinomatous and papillary craniopharyngiomas: University of California, San Francisco experience 1985-2005. Neurosurgery 67 (5): 1341-9; discussion 1349, 2010.[PUBMED Abstract]
- Sekine S, Shibata T, Kokubu A, et al.: Craniopharyngiomas of adamantinomatous type harbor beta-catenin gene mutations. Am J Pathol 161 (6): 1997-2001, 2002.[PUBMED Abstract]
- Brastianos PK, Taylor-Weiner A, Manley PE, et al.: Exome sequencing identifies BRAF mutations in papillary craniopharyngiomas. Nat Genet 46 (2): 161-5, 2014.[PUBMED Abstract]
- Goschzik T, Gessi M, Dreschmann V, et al.: Genomic Alterations of Adamantinomatous and Papillary Craniopharyngioma. J Neuropathol Exp Neurol 76 (2): 126-134, 2017.[PUBMED Abstract]
- 小児頭蓋咽頭腫の病期情報
小児頭蓋咽頭腫に対して一般的に適用される病期分類システムは存在しない。患者は治療を目的として、新たに診断された疾患または再発疾患のいずれを有するかで分類される。
- 小児頭蓋咽頭腫に対する治療法選択肢の概要
-
表1に、新たに診断された再発小児頭蓋咽頭腫に対する治療法の選択肢を記述する。
表1.小児頭蓋咽頭腫に対する治療法の選択肢 治療群 治療法の選択肢 新たに診断された小児頭蓋咽頭腫 放射線療法を併用するまたは併用しない完全切除 放射線療法を併用する亜全切除 放射線療法を併用するまたは併用しない一次嚢胞ドレナージ 嚢胞内へのインターフェロンα 再発小児頭蓋咽頭腫 手術 放射線外科療法を含む放射線療法 嚢胞性再発患者には、放射性リン(P)32、ブレオマイシン、またはインターフェロンαの腔内注入 全身性インターフェロン 小児および青年のがん患者の生存において、劇的な改善が達成されている。1975年から2010年の間に、小児がんの死亡率は50%以上低下した。[ 1 ]小児および青年がん生存者には、治療から数ヵ月または数年経過後もがん療法の副作用が持続または発現することがあるため、綿密なモニタリングが必要である。(小児および青年のがん生存者における晩期障害の発生率、種類、およびモニタリングに関する具体的な情報については、小児がん治療の晩期障害のPDQ要約を参照のこと。)
参考文献- Smith MA, Altekruse SF, Adamson PC, et al.: Declining childhood and adolescent cancer mortality. Cancer 120 (16): 2497-506, 2014.[PUBMED Abstract]
- 新たに診断された小児頭蓋咽頭腫の治療
-
新たに診断された小児頭蓋咽頭腫に対する治療法の選択肢
新たに診断された頭蓋咽頭腫の至適治療については、異なる治療法選択肢を比較したプロスペクティブ・ランダム化試験が不足していることもあって、コンセンサスが得られていない。治療は、以下に示す因子に基づいて個別に決定される:
新たに診断された小児頭蓋咽頭腫に対する治療法の選択肢には以下のものがある:
放射線療法を併用するまたは併用しない完全切除
目に見える腫瘍をすべて切除し、長期の病勢コントロールを達成できる可能性がある。[ 1 ][証拠レベル:3iA];[ 2 ][証拠レベル:3iiiB];[ 3 ][証拠レベル:3iiiC]5年無増悪生存(PFS)率は約65%であったことが報告されている。[ 4 ]肉眼的全摘出術は、腫瘍が視神経および視交差、頸動脈およびその分枝、視床下部、第三脳神経などの重要な構造物に取り囲まれているため、しばしば技術的に困難な作業となる。これらの構造物により、腫瘍全体を切除することが制限される可能性がある。
多くの外科的アプローチが記述されており、その選択は腫瘍の大きさ、位置、および進展度により決定される。外科的アプローチには以下のものがある:
腫瘍の切除が不完全であると外科医が判断した場合、または術後の画像検査で残存頭蓋咽頭腫が明らかになった場合は、早期の増悪を防ぐために放射線療法が推奨されることがある(詳しい情報については、本要約の放射線療法を併用する亜全切除のセクションを参照のこと)。[ 11 ][証拠レベル:3iiiDiii]
腫瘍再発の可能性があるため、完全切除後の数年間、磁気共鳴画像法を用いた定期的なサーベイランスが実施される。
放射線療法を併用する亜全切除
限局手術の目標は診断を確定し、嚢胞があれば排出し、視神経を減圧することである。完全切除に関連する晩期障害を最小限に抑えようと下垂体柄または視床下部から腫瘍を切除する試みは行われない。[ 12 ]
外科処置の後にしばしば放射線療法を施行することで、5年PFS率は約70~90%で[ 4 ][ 13 ];[ 14 ][証拠レベル:3iDiii]、10年全生存率は90%を超える。[ 15 ][証拠レベル:3iiA];[ 16 ][証拠レベル:3iiiDiii]従来の放射線療法は、54~50Gyの推奨線量を1.8Gy分割で照射し、視交叉への照射を54Gyに制限する分割外照射療法である。[ 17 ][ 18 ][ 19 ][ 20 ]放射線療法の直後に一過性の嚢胞増大が認められることがあるが、一般的に医療介入を加えなくても回復する。[ 21 ][証拠レベル:3iDiv]
切除範囲について記述した109件の報告の系統的レビューにより、亜全切除 + 放射線療法は肉眼的全切除と腫瘍制御率が類似していることが明らかにされた。また、どちらのアプローチも亜全切除単独よりもPFS率が高いことが報告された。[ 16 ][証拠レベル:3iiiDiii]
亜全切除は完全切除よりも外科的合併症が発生する可能性が低い。放射線療法の合併症には以下のものがある:
強度変調光子線療法および陽子線治療などの新しい放射線照射技法は、脳の浸潤が及んでいない部位への放射線量を低下させ、正常組織の温存をもたらしうる。このような高度な原体照射法を用いた治療を行う際には、適宜治療計画に修正を加えつつ嚢胞の大きさの変化を検出するために中間の画像検査が一般的に実施される。[ 20 ][ 24 ][ 25 ]こうした技術により放射線照射の晩期障害が減少するかどうかは不明である。[ 14 ][ 20 ][ 25 ][ 26 ]
腫瘍進行の懸念は残っており、通常はフルコースの標準分割放射線を繰り返すことは不可能である。特定の症例では、定位放射線療法により、小さな照射野に高線量の放射線を単回照射することができる。[ 27 ][証拠レベル:3iC]特に視神経などの重要な構造物に頭蓋咽頭腫が近接していると、定位放射線療法がトルコ鞍内にある小さな腫瘍に限定される。[ 28 ][証拠レベル:3iiiDiii]
放射線療法を併用するまたは併用しない一次嚢胞ドレナージ
大きな嚢胞性頭蓋咽頭腫で、特に3歳未満の小児、および最初の手術後に嚢胞性腫瘍が再発した小児では、定位術または開放手術による皮下埋め込み式リザバー付カテーテルの嚢胞内留置が実用的な代替の治療法選択肢となる場合がある。利点には連続的ドレナージによる液圧の一時的低減が含まれ、一部の症例では、放射線療法を延期するか、あるいは照射の必要性をなくす手段として、硬化薬の嚢胞内滴下投与が可能となる。この手法はまた、次の2段階のアプローチを外科医が実施できることがある:まず留置カテーテルで嚢胞を廃液することで圧力を軽減して合併症状を緩和する;その後、腫瘍を切除するか放射線療法を実施する。[ 29 ]
嚢胞内へのインターフェロンα
嚢胞内へのインターフェロンα投与は、また、嚢胞壁の完全性を確保した後の原発性嚢胞性病変の治療法選択肢であり、代替療法の必要時期を遅らせる可能性がある。[ 30 ]
最新の臨床試験
NCIが支援しているがん臨床試験で現在患者登録中の試験を検索するには、臨床試験アドバンスト・サーチを使用のこと(なお、このサイトは日本語検索に対応していない。)。このサーチでは、試験の場所、治療の種類、薬物名やその他の基準による絞り込みが可能である。臨床試験に関する一般情報も、入手することができる。
参考文献- Mortini P, Losa M, Pozzobon G, et al.: Neurosurgical treatment of craniopharyngioma in adults and children: early and long-term results in a large case series. J Neurosurg 114 (5): 1350-9, 2011.[PUBMED Abstract]
- Elliott RE, Hsieh K, Hochm T, et al.: Efficacy and safety of radical resection of primary and recurrent craniopharyngiomas in 86 children. J Neurosurg Pediatr 5 (1): 30-48, 2010.[PUBMED Abstract]
- Zhang YQ, Ma ZY, Wu ZB, et al.: Radical resection of 202 pediatric craniopharyngiomas with special reference to the surgical approaches and hypothalamic protection. Pediatr Neurosurg 44 (6): 435-43, 2008.[PUBMED Abstract]
- Yang I, Sughrue ME, Rutkowski MJ, et al.: Craniopharyngioma: a comparison of tumor control with various treatment strategies. Neurosurg Focus 28 (4): E5, 2010.[PUBMED Abstract]
- Locatelli D, Massimi L, Rigante M, et al.: Endoscopic endonasal transsphenoidal surgery for sellar tumors in children. Int J Pediatr Otorhinolaryngol 74 (11): 1298-302, 2010.[PUBMED Abstract]
- Chivukula S, Koutourousiou M, Snyderman CH, et al.: Endoscopic endonasal skull base surgery in the pediatric population. J Neurosurg Pediatr 11 (3): 227-41, 2013.[PUBMED Abstract]
- Morisako H, Goto T, Goto H, et al.: Aggressive surgery based on an anatomical subclassification of craniopharyngiomas. Neurosurg Focus 41 (6): E10, 2016.[PUBMED Abstract]
- Sands SA, Milner JS, Goldberg J, et al.: Quality of life and behavioral follow-up study of pediatric survivors of craniopharyngioma. J Neurosurg 103 (4 Suppl): 302-11, 2005.[PUBMED Abstract]
- Müller HL, Gebhardt U, Teske C, et al.: Post-operative hypothalamic lesions and obesity in childhood craniopharyngioma: results of the multinational prospective trial KRANIOPHARYNGEOM 2000 after 3-year follow-up. Eur J Endocrinol 165 (1): 17-24, 2011.[PUBMED Abstract]
- Clark AJ, Cage TA, Aranda D, et al.: Treatment-related morbidity and the management of pediatric craniopharyngioma: a systematic review. J Neurosurg Pediatr 10 (4): 293-301, 2012.[PUBMED Abstract]
- Lin LL, El Naqa I, Leonard JR, et al.: Long-term outcome in children treated for craniopharyngioma with and without radiotherapy. J Neurosurg Pediatr 1 (2): 126-30, 2008.[PUBMED Abstract]
- Elowe-Gruau E, Beltrand J, Brauner R, et al.: Childhood craniopharyngioma: hypothalamus-sparing surgery decreases the risk of obesity. J Clin Endocrinol Metab 98 (6): 2376-82, 2013.[PUBMED Abstract]
- Winkfield KM, Tsai HK, Yao X, et al.: Long-term clinical outcomes following treatment of childhood craniopharyngioma. Pediatr Blood Cancer 56 (7): 1120-6, 2011.[PUBMED Abstract]
- Merchant TE, Kun LE, Hua CH, et al.: Disease control after reduced volume conformal and intensity modulated radiation therapy for childhood craniopharyngioma. Int J Radiat Oncol Biol Phys 85 (4): e187-92, 2013.[PUBMED Abstract]
- Schoenfeld A, Pekmezci M, Barnes MJ, et al.: The superiority of conservative resection and adjuvant radiation for craniopharyngiomas. J Neurooncol 108 (1): 133-9, 2012.[PUBMED Abstract]
- Clark AJ, Cage TA, Aranda D, et al.: A systematic review of the results of surgery and radiotherapy on tumor control for pediatric craniopharyngioma. Childs Nerv Syst 29 (2): 231-8, 2013.[PUBMED Abstract]
- Kiehna EN, Merchant TE: Radiation therapy for pediatric craniopharyngioma. Neurosurg Focus 28 (4): E10, 2010.[PUBMED Abstract]
- Harrabi SB, Adeberg S, Welzel T, et al.: Long term results after fractionated stereotactic radiotherapy (FSRT) in patients with craniopharyngioma: maximal tumor control with minimal side effects. Radiat Oncol 9: 203, 2014.[PUBMED Abstract]
- Lo AC, Howard AF, Nichol A, et al.: Long-term outcomes and complications in patients with craniopharyngioma: the British Columbia Cancer Agency experience. Int J Radiat Oncol Biol Phys 88 (5): 1011-8, 2014.[PUBMED Abstract]
- Bishop AJ, Greenfield B, Mahajan A, et al.: Proton beam therapy versus conformal photon radiation therapy for childhood craniopharyngioma: multi-institutional analysis of outcomes, cyst dynamics, and toxicity. Int J Radiat Oncol Biol Phys 90 (2): 354-61, 2014.[PUBMED Abstract]
- Shi Z, Esiashvili N, Janss AJ, et al.: Transient enlargement of craniopharyngioma after radiation therapy: pattern of magnetic resonance imaging response following radiation. J Neurooncol 109 (2): 349-55, 2012.[PUBMED Abstract]
- Ishida M, Hotta M, Tsukamura A, et al.: Malignant transformation in craniopharyngioma after radiation therapy: a case report and review of the literature. Clin Neuropathol 29 (1): 2-8, 2010 Jan-Feb.[PUBMED Abstract]
- Aquilina K, Merchant TE, Rodriguez-Galindo C, et al.: Malignant transformation of irradiated craniopharyngioma in children: report of 2 cases. J Neurosurg Pediatr 5 (2): 155-61, 2010.[PUBMED Abstract]
- Winkfield KM, Linsenmeier C, Yock TI, et al.: Surveillance of craniopharyngioma cyst growth in children treated with proton radiotherapy. Int J Radiat Oncol Biol Phys 73 (3): 716-21, 2009.[PUBMED Abstract]
- Beltran C, Roca M, Merchant TE: On the benefits and risks of proton therapy in pediatric craniopharyngioma. Int J Radiat Oncol Biol Phys 82 (2): e281-7, 2012.[PUBMED Abstract]
- Boehling NS, Grosshans DR, Bluett JB, et al.: Dosimetric comparison of three-dimensional conformal proton radiotherapy, intensity-modulated proton therapy, and intensity-modulated radiotherapy for treatment of pediatric craniopharyngiomas. Int J Radiat Oncol Biol Phys 82 (2): 643-52, 2012.[PUBMED Abstract]
- Kobayashi T: Long-term results of gamma knife radiosurgery for 100 consecutive cases of craniopharyngioma and a treatment strategy. Prog Neurol Surg 22: 63-76, 2009.[PUBMED Abstract]
- Hasegawa T, Kobayashi T, Kida Y: Tolerance of the optic apparatus in single-fraction irradiation using stereotactic radiosurgery: evaluation in 100 patients with craniopharyngioma. Neurosurgery 66 (4): 688-94; discussion 694-5, 2010.[PUBMED Abstract]
- Schubert T, Trippel M, Tacke U, et al.: Neurosurgical treatment strategies in childhood craniopharyngiomas: is less more? Childs Nerv Syst 25 (11): 1419-27, 2009.[PUBMED Abstract]
- Kilday JP, Caldarelli M, Massimi L, et al.: Intracystic interferon-alpha in pediatric craniopharyngioma patients: an international multicenter assessment on behalf of SIOPE and ISPN. Neuro Oncol 19 (10): 1398-1407, 2017.[PUBMED Abstract]
- 再発小児頭蓋咽頭腫の治療
-
再発小児頭蓋咽頭腫に対する治療法の選択肢
頭蓋咽頭腫の再発は、初期治療とは無関係に約35%に発生する。[ 1 ]
再発小児頭蓋咽頭腫に対する治療法の選択肢には以下のものがある:
- 手術。
- 放射線外科療法を含む放射線療法。
- 嚢胞性再発患者には、放射性リン32(32P)、ブレオマイシン、またはインターフェロンαの腔内注入。
- 全身性インターフェロン。
再発頭蓋咽頭腫の管理は主に以前に受けた治療によって決定される。肉眼的全切除を再度試みることは困難で、長期の病勢コントロールが達成されることはほとんどない。[ 2 ][証拠レベル:3iiiDi]合併症の頻度は初期手術より高い。[ 3 ][証拠レベル:3iiiDi]選択された状況での放射線外科療法の考慮を含む外照射療法は以前に実施されていない場合には選択肢の1つとなる。[ 4 ][証拠レベル:3iiiDiii]
嚢胞性再発は、Ommayaカテーテル留置によるさまざまな薬物の腔内注入で治療できる。[ 5 ]これらの薬物としては、放射性32Pまたは他の放射性物質[ 6 ][ 7 ][ 8 ];[ 9 ][証拠レベル:2A]、ブレオマイシン[ 10 ];[ 11 ][証拠レベル:3iiiDiii]、またはインターフェロンα[ 12 ];[ 13 ][証拠レベル:3iiiB];[ 14 ][証拠レベル:3iiiDi]が含まれる。これらの戦略は、特定の症例で有用なことが明らかにされており、報告されている合併症のリスクは小さい。しかしながら、これらのアプローチはいずれも腫瘍の固形部分に対する効力を示していない。
全身療法は一般的に利用されていないが、嚢胞性再発に対処するために皮下注用ペグインターフェロンα-2bを使用することで、持続性反応が得られることが小規模なシリーズで示されている。[ 15 ][証拠レベル:3iiiDiii]また、乳頭型頭蓋咽頭腫の成人においてBRAF阻害薬への劇的な腫瘍反応が実証された症例報告から、乳頭型頭蓋咽頭腫の小児のまれな設定においてBRAF阻害薬療法が役割を果たす可能性があることが示唆されている。[ 16 ][ 17 ]
再発小児頭蓋咽頭腫に対して臨床評価段階にある治療法の選択肢
特定の患者には、初期段階の臨床試験が利用できる場合がある。これらの試験は、小児腫瘍学グループ(COG)、Pediatric Brain Tumor Consortium、または他の団体を通して利用できる場合がある。米国国立がん研究所(NCI)が支援している臨床試験に関する情報は、NCIウェブサイトに掲載されている。他の組織がスポンサーの臨床試験に関する情報については、ClinicalTrials.govウェブサイトを参照のこと。
以下は、現在実施されている全米および/または施設の臨床試験の例である。
-
APEC1621(NCT03155620)(Pediatric MATCH試験:再発または難治性進行固形腫瘍、非ホジキンリンパ腫、または組織球性疾患を有する小児患者の治療において遺伝子検査の結果に基づいて行う分子標的療法):NCI-COG Pediatric Molecular Analysis for Therapeutic Choice(MATCH、Pediatric MATCH試験と呼ばれる)では、難治性および再発固形腫瘍における160以上の遺伝子の4,000以上の変異を標的として次世代シークエンシングで同定された特異的な分子遺伝学的変化と標的薬物が照合される。1~21歳の小児および青年が試験に適格である。
分子生物学的な検討のために、進行または再発した病変から腫瘍の組織を得る必要がある。この試験で治療の対象とされている分子遺伝学的なvariant(多様体ないしバリアント)が認められる腫瘍を有する患者には、Pediatric MATCHでの治療が提案される。NCIウェブサイトおよびClinicalTrials.govウェブサイトで追加の情報が入手できる。
参考文献- Yang I, Sughrue ME, Rutkowski MJ, et al.: Craniopharyngioma: a comparison of tumor control with various treatment strategies. Neurosurg Focus 28 (4): E5, 2010.[PUBMED Abstract]
- Vinchon M, Dhellemmes P: Craniopharyngiomas in children: recurrence, reoperation and outcome. Childs Nerv Syst 24 (2): 211-7, 2008.[PUBMED Abstract]
- Jang WY, Lee KS, Son BC, et al.: Repeat operations in pediatric patients with recurrent craniopharyngiomas. Pediatr Neurosurg 45 (6): 451-5, 2009.[PUBMED Abstract]
- Xu Z, Yen CP, Schlesinger D, et al.: Outcomes of Gamma Knife surgery for craniopharyngiomas. J Neurooncol 104 (1): 305-13, 2011.[PUBMED Abstract]
- Steinbok P, Hukin J: Intracystic treatments for craniopharyngioma. Neurosurg Focus 28 (4): E13, 2010.[PUBMED Abstract]
- Julow J, Backlund EO, Lányi F, et al.: Long-term results and late complications after intracavitary yttrium-90 colloid irradiation of recurrent cystic craniopharyngiomas. Neurosurgery 61 (2): 288-95; discussion 295-6, 2007.[PUBMED Abstract]
- Barriger RB, Chang A, Lo SS, et al.: Phosphorus-32 therapy for cystic craniopharyngiomas. Radiother Oncol 98 (2): 207-12, 2011.[PUBMED Abstract]
- Maarouf M, El Majdoub F, Fuetsch M, et al.: Stereotactic intracavitary brachytherapy with P-32 for cystic craniopharyngiomas in children. Strahlenther Onkol 192 (3): 157-65, 2016.[PUBMED Abstract]
- Kickingereder P, Maarouf M, El Majdoub F, et al.: Intracavitary brachytherapy using stereotactically applied phosphorus-32 colloid for treatment of cystic craniopharyngiomas in 53 patients. J Neurooncol 109 (2): 365-74, 2012.[PUBMED Abstract]
- Linnert M, Gehl J: Bleomycin treatment of brain tumors: an evaluation. Anticancer Drugs 20 (3): 157-64, 2009.[PUBMED Abstract]
- Hukin J, Steinbok P, Lafay-Cousin L, et al.: Intracystic bleomycin therapy for craniopharyngioma in children: the Canadian experience. Cancer 109 (10): 2124-31, 2007.[PUBMED Abstract]
- Ierardi DF, Fernandes MJ, Silva IR, et al.: Apoptosis in alpha interferon (IFN-alpha) intratumoral chemotherapy for cystic craniopharyngiomas. Childs Nerv Syst 23 (9): 1041-6, 2007.[PUBMED Abstract]
- Cavalheiro S, Di Rocco C, Valenzuela S, et al.: Craniopharyngiomas: intratumoral chemotherapy with interferon-alpha: a multicenter preliminary study with 60 cases. Neurosurg Focus 28 (4): E12, 2010.[PUBMED Abstract]
- Kilday JP, Caldarelli M, Massimi L, et al.: Intracystic interferon-alpha in pediatric craniopharyngioma patients: an international multicenter assessment on behalf of SIOPE and ISPN. Neuro Oncol 19 (10): 1398-1407, 2017.[PUBMED Abstract]
- Yeung JT, Pollack IF, Panigrahy A, et al.: Pegylated interferon-α-2b for children with recurrent craniopharyngioma. J Neurosurg Pediatr 10 (6): 498-503, 2012.[PUBMED Abstract]
- Aylwin SJ, Bodi I, Beaney R: Pronounced response of papillary craniopharyngioma to treatment with vemurafenib, a BRAF inhibitor. Pituitary 19 (5): 544-6, 2016.[PUBMED Abstract]
- Roque A, Odia Y: BRAF-V600E mutant papillary craniopharyngioma dramatically responds to combination BRAF and MEK inhibitors. CNS Oncol 6 (2): 95-99, 2017.[PUBMED Abstract]
- 小児頭蓋咽頭腫の治療を受けた患者における晩期障害
-
QOLの問題はこの集団の患者では重要であり、さまざまな治療方法のために一般化が困難である。2000年以前に頭蓋咽頭腫と診断された261人の患者を対象とした1件のシリーズで、視床下部の病変は、低い全生存(OS)率、QOL悪化、および重度の肥満と関連していた。[ 1 ][証拠レベル:3iA]
小児頭蓋咽頭腫に対する治療の晩期障害には以下のものがある:
- 行動障害および記憶障害。知能指数は通常保たれるが、前頭葉および視床下部に起因する行動障害および記憶障害がよくみられる。[ 2 ]視床下部に病変を有する患者は記憶および実行機能に障害がみられた。[ 3 ]
- 視野欠損や視力障害などの視覚障害。[ 4 ][証拠レベル:3iiiC]
- 内分泌障害。内分泌障害は、ほぼ全例で複数の下垂体ホルモンによる内分泌補充療法が生涯必要となる。[ 5 ][ 6 ][ 7 ][証拠レベル:3iiiC]1件の報告で、視床下部に及ぶ小児発症頭蓋咽頭腫の後に長期の成長ホルモン補充療法を受けている成人では、心血管疾患のリスクが高いことが示された。[ 8 ]
- 低身長。小児期に成長ホルモン補充療法を開始すると、OSおよび無増悪生存に影響を与えることなく、成長ホルモン療法を受けなかった小児と比較して身長が高くなる。[ 9 ][証拠レベル:3iiiC]診断の1年後に成長ホルモンの投与を開始すると、診断の3年後に測定した生活の質に早期の改善がみられる場合がある。[ 10 ][証拠レベル:3iC]
- 命に関わることがある肥満、および非アルコール性脂肪性肝疾患を含むメタボリックシンドロームの発症。[ 11 ][ 12 ]完全切除または亜全切除を受けた小児は肥満を発症することがあり、肥満傾向は視床下部直接損傷の結果とは対照的に疾患自体の一構成要素の可能性があることが示唆されている。[ 13 ][証拠レベル:3iC]
- 血管障害および脳卒中。局所放射線照射により、血管障害および脳卒中が生じうる。[ 14 ][ 15 ]1件のコホート横断研究で、長期の成長ホルモン補充が脳卒中のリスクを減少させる可能性があることを示唆する傾向が観察された。[ 15 ]
- 二次腫瘍。局所放射線照射により、二次腫瘍が生じうる。[ 14 ]
小児および青年がん生存者における晩期障害の発生率、種類、およびモニタリングに関する具体的な情報については、小児がん治療の晩期障害のPDQ要約を参照のこと。
参考文献- Sterkenburg AS, Hoffmann A, Gebhardt U, et al.: Survival, hypothalamic obesity, and neuropsychological/psychosocial status after childhood-onset craniopharyngioma: newly reported long-term outcomes. Neuro Oncol 17 (7): 1029-38, 2015.[PUBMED Abstract]
- Winkfield KM, Tsai HK, Yao X, et al.: Long-term clinical outcomes following treatment of childhood craniopharyngioma. Pediatr Blood Cancer 56 (7): 1120-6, 2011.[PUBMED Abstract]
- Özyurt J, Thiel CM, Lorenzen A, et al.: Neuropsychological outcome in patients with childhood craniopharyngioma and hypothalamic involvement. J Pediatr 164 (4): 876-881.e4, 2014.[PUBMED Abstract]
- Wan MJ, Zapotocky M, Bouffet E, et al.: Long-term visual outcomes of craniopharyngioma in children. J Neurooncol 137 (3): 645-651, 2018.[PUBMED Abstract]
- Vinchon M, Weill J, Delestret I, et al.: Craniopharyngioma and hypothalamic obesity in children. Childs Nerv Syst 25 (3): 347-52, 2009.[PUBMED Abstract]
- Dolson EP, Conklin HM, Li C, et al.: Predicting behavioral problems in craniopharyngioma survivors after conformal radiation therapy. Pediatr Blood Cancer 52 (7): 860-4, 2009.[PUBMED Abstract]
- Kawamata T, Amano K, Aihara Y, et al.: Optimal treatment strategy for craniopharyngiomas based on long-term functional outcomes of recent and past treatment modalities. Neurosurg Rev 33 (1): 71-81, 2010.[PUBMED Abstract]
- Holmer H, Ekman B, Björk J, et al.: Hypothalamic involvement predicts cardiovascular risk in adults with childhood onset craniopharyngioma on long-term GH therapy. Eur J Endocrinol 161 (5): 671-9, 2009.[PUBMED Abstract]
- Boekhoff S, Bogusz A, Sterkenburg AS, et al.: Long-term Effects of Growth Hormone Replacement Therapy in Childhood-onset Craniopharyngioma: Results of the German Craniopharyngioma Registry (HIT-Endo). Eur J Endocrinol 179 (5): 331-341, 2018.[PUBMED Abstract]
- Heinks K, Boekhoff S, Hoffmann A, et al.: Quality of life and growth after childhood craniopharyngioma: results of the multinational trial KRANIOPHARYNGEOM 2007. Endocrine 59 (2): 364-372, 2018.[PUBMED Abstract]
- Elowe-Gruau E, Beltrand J, Brauner R, et al.: Childhood craniopharyngioma: hypothalamus-sparing surgery decreases the risk of obesity. J Clin Endocrinol Metab 98 (6): 2376-82, 2013.[PUBMED Abstract]
- Hoffmann A, Bootsveld K, Gebhardt U, et al.: Nonalcoholic fatty liver disease and fatigue in long-term survivors of childhood-onset craniopharyngioma. Eur J Endocrinol 173 (3): 389-97, 2015.[PUBMED Abstract]
- Tan TS, Patel L, Gopal-Kothandapani JS, et al.: The neuroendocrine sequelae of paediatric craniopharyngioma: a 40-year meta-data analysis of 185 cases from three UK centres. Eur J Endocrinol 176 (3): 359-369, 2017.[PUBMED Abstract]
- Kiehna EN, Merchant TE: Radiation therapy for pediatric craniopharyngioma. Neurosurg Focus 28 (4): E10, 2010.[PUBMED Abstract]
- Lo AC, Howard AF, Nichol A, et al.: A Cross-Sectional Cohort Study of Cerebrovascular Disease and Late Effects After Radiation Therapy for Craniopharyngioma. Pediatr Blood Cancer 63 (5): 786-93, 2016.[PUBMED Abstract]
- 本要約の変更点(04/02/2020)
-
PDQがん情報要約は定期的に見直され、新情報が利用可能になり次第更新される。本セクションでは、上記の日付における本要約最新変更点を記述する。
小児頭蓋咽頭腫の治療を受けた患者における晩期障害
本文に、小児頭蓋咽頭腫の晩期合併症(晩期障害)として低身長が追加された。小児期に成長ホルモン補充療法を開始すると、全生存および無増悪生存に影響を与えることなく、成長ホルモン療法を受けなかった小児と比較して身長が高くなる(引用、参考文献9としてBoekhoff et al.および証拠レベル:3iiiC)。さらに、本文に以下の記述が追加された;診断の1年後に成長ホルモンの投与を開始すると、診断の3年後に測定した生活の質に早期の改善がみられる場合がある(引用、参考文献10としてHeinks et al.および証拠レベル:3iC)。
本要約はPDQ Pediatric Treatment Editorial Boardが作成と内容の更新を行っており、編集に関してはNCIから独立している。本要約は独自の文献レビューを反映しており、NCIまたはNIHの方針声明を示すものではない。PDQ要約の更新におけるPDQ編集委員会の役割および要約の方針に関する詳しい情報については、本PDQ要約についておよびPDQ® - NCI's Comprehensive Cancer Databaseを参照のこと。
- 本PDQ要約について
-
本要約の目的
医療専門家向けの本PDQがん情報要約では、小児頭蓋咽頭腫の治療について、包括的な、専門家の査読を経た、そして証拠に基づいた情報を提供する。本要約は、がん患者を治療する臨床家に情報を与え支援するための情報資源として作成されている。これは医療における意思決定のための公式なガイドラインまたは推奨事項を提供しているわけではない。
査読者および更新情報
本要約は編集作業において米国国立がん研究所(NCI)とは独立したPDQ Pediatric Treatment Editorial Boardにより定期的に見直され、随時更新される。本要約は独自の文献レビューを反映しており、NCIまたは米国国立衛生研究所(NIH)の方針声明を示すものではない。
委員会のメンバーは毎月、最近発表された記事を見直し、記事に対して以下を行うべきか決定する:
- 会議での議論、
- 本文の引用、または
- 既に引用されている既存の記事との入れ替え、または既存の記事の更新。
要約の変更は、発表された記事の証拠の強さを委員会のメンバーが評価し、記事を本要約にどのように組み入れるべきかを決定するコンセンサス過程を経て行われる。
- Kenneth J. Cohen, MD, MBA (Sidney Kimmel Comprehensive Cancer Center at Johns Hopkins Hospital)
- Karen J. Marcus, MD, FACR (Dana-Farber Cancer Institute/Boston Children's Hospital)
- Roger J. Packer, MD (Children's National Health System)
- Malcolm A. Smith, MD, PhD (National Cancer Institute)
本要約の内容に関するコメントまたは質問は、NCIウェブサイトのEmail UsからCancer.govまで送信のこと。要約に関する質問またはコメントについて委員会のメンバー個人に連絡することを禁じる。委員会のメンバーは個別の問い合わせには対応しない。
証拠レベル
本要約で引用される文献の中には証拠レベルの指定が記載されているものがある。これらの指定は、特定の介入やアプローチの使用を支持する証拠の強さを読者が査定する際、助けとなるよう意図されている。PDQ Pediatric Treatment Editorial Boardは、証拠レベルの指定を展開する際に公式順位分類を使用している。
本要約の使用許可
PDQは登録商標である。PDQ文書の内容は本文として自由に使用できるが、完全な形で記し定期的に更新しなければ、NCI PDQがん情報要約とすることはできない。しかし、著者は“NCI's PDQ cancer information summary about breast cancer prevention states the risks succinctly: 【本要約からの抜粋を含める】.”のような一文を記述してもよい。
本PDQ要約の好ましい引用は以下の通りである:
PDQ® Pediatric Treatment Editorial Board.PDQ Childhood Craniopharyngioma Treatment.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/types/brain/hp/child-cranio-treatment-pdq.Accessed <MM/DD/YYYY>.[PMID: 26389330]
本要約内の画像は、PDQ要約内での使用に限って著者、イラストレーター、および/または出版社の許可を得て使用されている。PDQ情報以外での画像の使用許可は、所有者から得る必要があり、米国国立がん研究所(National Cancer Institute)が付与できるものではない。本要約内のイラストの使用に関する情報は、多くの他のがん関連画像とともにVisuals Online(2,000以上の科学画像を収蔵)で入手できる。
免責条項
入手可能な証拠の強さに基づき、治療選択肢は「標準」または「臨床評価段階にある」のいずれかで記載される場合がある。これらの分類は、保険払い戻しの決定基準として使用されるべきものではない。保険の適用範囲に関する詳しい情報については、Cancer.govのManaging Cancer Careページで入手できる。
お問い合わせ
Cancer.govウェブサイトについての問い合わせまたはヘルプの利用に関する詳しい情報は、Contact Us for Helpページに掲載されている。質問はウェブサイトのEmail UsからもCancer.govに送信可能である。

 画像を拡大する
画像を拡大する