ご利用について
このPDQがん情報要約では、子宮内膜がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
CONTENTS
- 子宮内膜がんについての一般的な情報
-
子宮内膜がんは、子宮内膜組織に悪性(がん)細胞ができる疾患です。
子宮内膜とは、子宮(女性の骨盤内に位置する筋肉でできた中空の臓器)の内側を覆っている組織のことです。子宮は胎児の成長の場です。妊娠していない女性では、ほとんどの場合、子宮の全長は8cm(約3インチ)ほどです。子宮の下にある狭くなった部分が子宮頸部で、その先が膣へとつながっています。

女性生殖系の解剖図。女性生殖系の臓器には、子宮、卵巣、卵管、子宮頸部、膣などが含まれます。子宮には、子宮筋層と呼ばれる筋肉の外層と子宮内膜と呼ばれる内膜があります。 子宮内膜のがんは、子宮肉腫と呼ばれる子宮の筋肉のがんとは別のものです。子宮肉腫に関する詳しい情報については、PDQの子宮肉腫の治療に関する要約をご覧ください。
肥満とメタボリックシンドロームは、子宮内膜がんのリスクを増大させる可能性があります。
子宮内膜がんの発生リスクを増大させる要因に、乳がんに対するタモキシフェンの使用とエストロゲンの単独(プロゲステロンなし)での使用があります。
タモキシフェンを服用している乳がんの患者さんでは、子宮内膜がんが発生することがあります。この薬剤を服用していて、膣からの異常出血がある患者さんは、フォローアップ検査を受けて、必要に応じて子宮内膜の生検を受けるようにします。エストロゲン(一部のがんで増殖に影響を及ぼすホルモン)を単独で服用している女性でも、子宮内膜がんのリスクが高くなります。ただし、エストロゲンにプロゲステロン(別のホルモン)を組み合わせて服用すれば、子宮内膜がんのリスクは高まりません。
子宮内膜がんの徴候や症状には、膣からの異常出血や骨盤の痛みなどがあります。
これらの徴候や症状などは、子宮内膜がんなどの病態が原因で生じることがあります。以下の問題がみられる場合は担当の医師にご相談ください:
子宮内膜がんの診断には、子宮内膜を調べる検査法が用いられます。
子宮内膜がんは子宮内から発生するため、パパニコロウ試験の結果から発見できるとは限りません。そのため、子宮内膜組織のサンプルを採取し、それを顕微鏡で観察してがん細胞が存在していないかを確かめるべきです。ここでは、以下の方法のいずれかが用いられます:
- 子宮内膜生検:柔軟性に富む細い管を子宮頸部から子宮内へと挿入し、子宮内膜(子宮の内側を覆う膜)から組織を採取する手技。この管を用いて子宮内膜から少量の組織を優しくこすり取り、組織のサンプルを採取します。切除された組織は病理医が顕微鏡で観察して、がん細胞の有無を調べます。
-
子宮頸管拡張と子宮内掻爬術:子宮内膜から組織のサンプルを採取する手技。まず子宮頸部を拡張し、子宮内にキューレット(スプーン状の器具)を挿入して組織を採取します。採取した組織のサンプルを顕微鏡で観察して、疾患の徴候がないか調べます。この手法はD&Cとも呼ばれます。

子宮頸管拡張と子宮内掻爬術(D&C)。子宮頸部を観察するために、膣口に膣鏡を挿入して拡張します(左図)。拡張器を用いて子宮頸部を拡張します(中央図)。子宮頸部から子宮方向へキューレット(スプーン状の器具)を挿入して異常な組織をかき出します(右図)。 - 子宮鏡検査:子宮内部に異常な領域がないか調べる検査法。子宮鏡を膣から子宮頸部に通し、さらに子宮内に挿入します。子宮鏡とは、観察用のライトとレンズを備えた細いチューブ状の器具のことです。組織のサンプルを採取するための器具が付いているものもあり、それで切除された組織は、顕微鏡での観察によってがんの徴候がないか調べられます。
子宮内膜がんの診断に使用されるその他の検査や手技には、以下のようなものがあります:
- 身体診察と病歴聴取:しこりなどの通常みられない疾患の徴候に注意しながら、総体的に身体を調べる診察法。患者さんの健康習慣、過去の病歴、治療歴なども調べます。
-
経膣的超音波検査:膣、子宮、卵管、膀胱を調べるのに用いられる検査法。まず、超音波振動子(プローブ)を膣内に挿入し、高エネルギーの音波(超音波)を発生させ内部の組織や臓器に反射させることにより、エコーを生じさせます。このエコーを基にソノグラムと呼ばれる身体組織の画像が描出されます。医師はこのソノグラムを見ることによって腫瘍を発見することができます。

経膣的超音波検査。コンピュータに接続された超音波プローブを膣内に挿入し穏やかに動かすことで、様々な臓器が表示されます。プローブから出た音波は体内の臓器や組織で反射してエコーを生じ、そのエコーからソノグラム(コンピュータ画像)が作成されます。
- 子宮内膜がんの病期
-
子宮内膜がんの診断がついた後には、がん細胞の子宮内での拡がりや他の部位への転移の有無を明らかにするために、さらに検査が行われます。
がんの子宮内での拡がりや他の部位への転移の有無を調べていくプロセスは、病期分類と呼ばれます。この過程で集められた情報を基にして病期が判定されます。治療計画を立てるためには病期を把握しておくことが重要です。病期分類の過程では、いくつかの検査法や手技が用いられます。通常、子宮内膜がんの治療では、子宮摘出術(子宮を摘出する手術)を行います。がんが拡がっていないかどうかを明らかにするために、子宮の周囲から組織のサンプルを採取し、顕微鏡でがんの徴候がないか調べます。
病期分類の過程では以下のような検査法が用いられます:
-
内診:膣、子宮頸部、子宮、卵管、卵巣、直腸を調べる診察法。さらに、医師や看護師が膣鏡を膣内に挿入して、膣や子宮頸部にがんの徴候がないかも調べます。通常はここで、子宮頸部のパパニコロウ試験が行われます。医師または看護師が、手袋をはめて潤滑剤を塗った片方の手の指を1~2本膣内に挿入し、もう片方の手を下腹部に置いて、子宮と卵巣の大きさ、形、位置などを手と指の感触で調べます。さらに医師または看護師は、手袋をはめて潤滑剤を塗った指を直腸内にも挿入し、しこりや異常な部分がないかを指の感触で調べていきます。
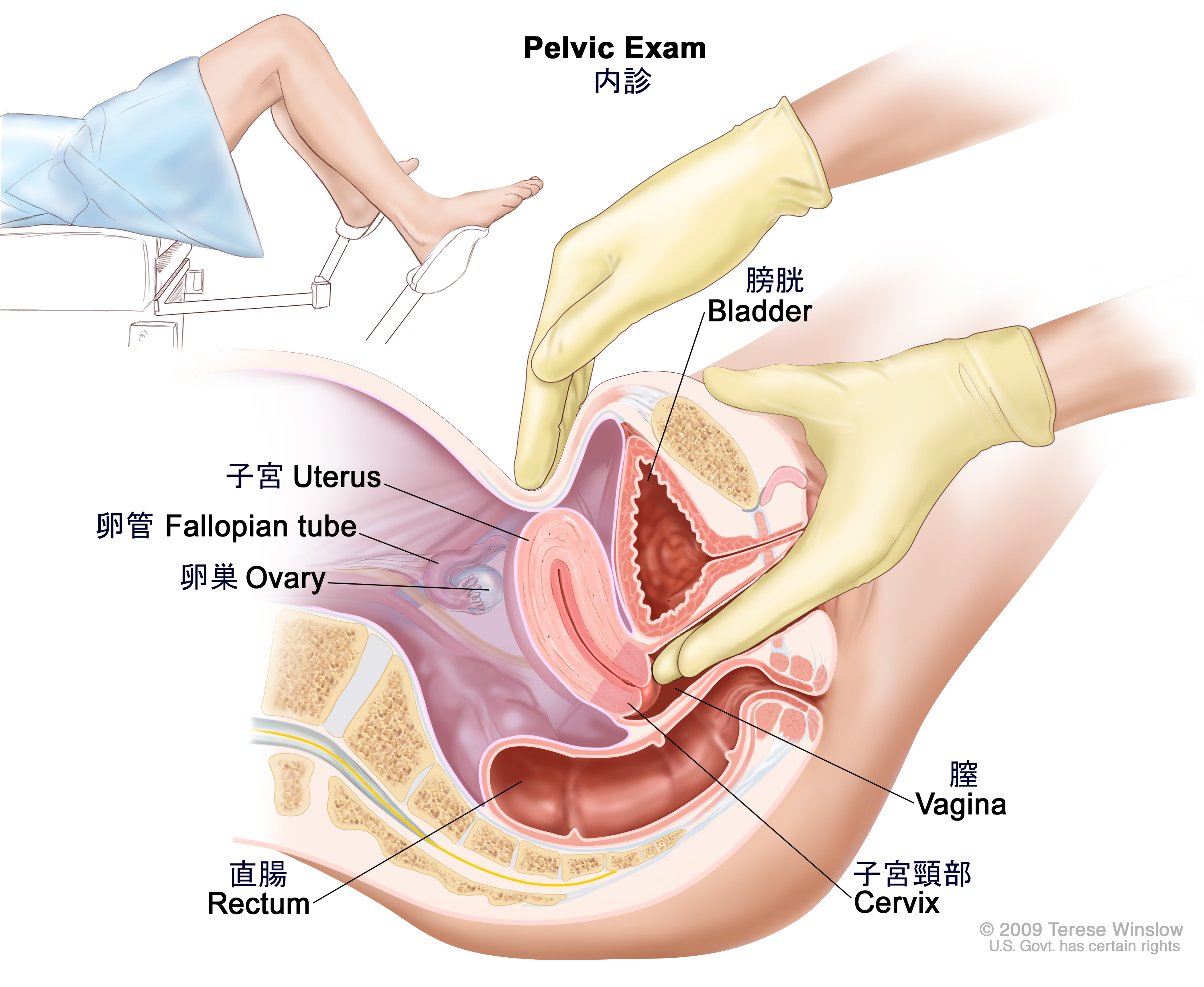
内診。医師または看護師が、手袋をはめて潤滑剤を塗った片手の指を1~2本膣内に挿入し、もう一方の手で上から下腹部を押しています。この診察は、子宮と卵巣の大きさ、形状、位置を触って調べるために行われます。膣、子宮頸部、卵管、直腸も調べられます。 - 胸部X線検査:胸部の臓器と骨のX線検査。X線は放射線の一種で、これを人の体を通してフィルム上に照射すると、そのフィルム上に体内領域の画像が映し出されます。
- CTスキャン(CATスキャン):体内の領域を様々な角度から撮影して、精細な連続画像を作成する検査法。この画像はX線装置に接続されたコンピュータによって作成されます。臓器や組織をより鮮明に映し出すために、造影剤を静脈内に注射したり、患者さんに造影剤を飲んでもらったりする場合もあります。この検査法はコンピュータ断層撮影法(CT)やコンピュータ体軸断層撮影法(CAT)とも呼ばれます。
- MRI(磁気共鳴画像法):磁気、電波、コンピュータを用いて、体内領域の精細な連続画像を作成する検査法。この検査法は核磁気共鳴画像法(NMRI)とも呼ばれます。
- PETスキャン(陽電子放射断層撮影):体内の悪性腫瘍細胞を検出するための検査法。まず放射性のあるブドウ糖の溶液を少量だけ静脈内に注射します。その後、周囲を回転しながら体の内部を調べていくPETスキャナという装置を用いて、ブドウ糖が消費されている体内の領域を示す画像を作成していきます。悪性腫瘍細胞は、正常な細胞よりも活発でブドウ糖をより多く取り込む性質があるため、画像ではより明るく映し出されます。
- リンパ節郭清:骨盤からリンパ節を切除し、組織のサンプルを顕微鏡で観察してがんの徴候を調べる外科手技。この手技はリンパ節切除とも呼ばれます。
体内でのがんの拡がり方は3種類に分けられます。
がんは発生した場所から体内の他の部位に拡がることがあります。
がんが体内の他の部位に拡がることを転移と呼びます。がん細胞は発生した場所(原発腫瘍)から分離し、リンパ系や血液を介して移動します。
転移性腫瘍は、原発腫瘍と同じ種類のがんです。例えば、子宮内膜がんが肺に転移した場合、肺にできたがん細胞は、実際は子宮内膜がんの細胞です。この疾患は転移性子宮内膜がんであり、肺がんではありません。
子宮内膜がんでは、以下のような病期が用いられます:
I期

IA期およびIB期の子宮内膜がん。IA期では、がんは子宮内膜にのみ存在するか、または子宮筋層(子宮を構成する筋肉の層)の中間より内側に拡がっています。IB期では、がんは子宮筋層の中間より外側に拡がっています。 I期では、がんが子宮内のみに認められます。I期は、がんの拡がりの程度に応じてIA期とIB期に分けられます。
III期
III期では、がんが子宮および子宮頸部を越えて拡がっていますが、骨盤の外側には拡がっていません。III期は、骨盤内でのがんの拡がりの程度に応じてIIIA期、IIIB期、IIIC期に分けられます。
-
IIIA期:がんが子宮の外側の層に拡がっているか、または卵管、卵巣、子宮靱帯に拡がっている、もしくはその両方です。

IIIA期子宮内膜がん。がんが子宮の外側の層に拡がっているか、または卵管、卵巣、子宮靱帯に拡がっている、もしくはその両方です。 -
IIIB期:がんが膣または子宮傍結合組織(子宮を取り囲んでいる結合組織と脂肪)、あるいはその両方に拡がっている。

IIIB期子宮内膜がん。がんが膣や子宮傍結合組織(子宮と子宮頸部を取り囲む結合組織と脂肪)に拡がっています。 -
IIIC期:がんが骨盤内のリンパ節または大動脈(心臓から送り出された血液を運ぶ、体内で最大の動脈)周囲のリンパ節、もしくはその両方に転移している。

IIIC期子宮内膜がん。がんが骨盤内のリンパ節または大動脈(心臓から送り出された血液を運ぶ、体内で最大の動脈)周囲リンパ節、もしくはその両方に転移しています。
子宮内膜がんは治療上、以下のように分類されます:
-
内診:膣、子宮頸部、子宮、卵管、卵巣、直腸を調べる診察法。さらに、医師や看護師が膣鏡を膣内に挿入して、膣や子宮頸部にがんの徴候がないかも調べます。通常はここで、子宮頸部のパパニコロウ試験が行われます。医師または看護師が、手袋をはめて潤滑剤を塗った片方の手の指を1~2本膣内に挿入し、もう片方の手を下腹部に置いて、子宮と卵巣の大きさ、形、位置などを手と指の感触で調べます。さらに医師または看護師は、手袋をはめて潤滑剤を塗った指を直腸内にも挿入し、しこりや異常な部分がないかを指の感触で調べていきます。
- 治療選択肢の概要
-
子宮内膜がんの患者さんには様々な治療法があります。
子宮内膜がんの患者さんは様々な治療を受けることができます。その中には標準治療(現在使用されている治療法)もあれば、臨床試験において検証中のものもあります。治療法の臨床試験とは、既存の治療法を改良したり、がんの患者さんのための新しい治療法について情報を集めたりすることを目的とした調査研究です。複数の臨床試験で現在の標準治療より新しい治療法のほうが良好であることが明らかになった場合は、その新しい治療法が標準治療となります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
標準治療として以下の5種類が用いられています:
手術
手術(がんを取り去る治療法)は子宮内膜がんで最も多く用いられている治療法です。以下のような手術法が用いられます:
-
子宮全摘出術:子宮頸部を含めて子宮全体を摘出する手術法。なかでも、膣を介して子宮と子宮頸部を摘出する場合は膣式子宮摘出術と呼ばれます。腹部を大きく切開してそこから子宮と子宮頸部を摘出する場合は、腹式子宮全摘出術と呼ばれます。腹部を小さく切開してそこから腹腔鏡を用いて子宮と子宮頸部を摘出する場合は、腹腔鏡下子宮全摘術と呼ばれます。

子宮摘出術。子宮を単独でまたは他の臓器や組織と共に手術により切除します。子宮全摘出術では、子宮と子宮頸部が摘出されます。卵管卵巣摘除術を伴う子宮全摘出術では、(a)子宮と一方(片側)の卵巣および卵管が切除されるか、または(b)子宮と両方(両側)の卵巣および卵管が切除されます。広汎性子宮全摘術では、子宮、子宮頸部、両方の卵巣、両方の卵管、および周辺の組織が摘出されます。これらの手技は、下部横切開または縦切開を使用して実施されます。 - 両側付属器切除術:両側の卵巣と両側の卵管を切除する手術法。
- 広汎性子宮全摘術:子宮と子宮頸部、さらに膣の一部を摘出する手術法。場合により、卵巣、卵管、周辺のリンパ節も摘出されます。
- リンパ節郭清:骨盤からリンパ節を切除し、組織のサンプルを顕微鏡で観察してがんの徴候を調べる外科手技。この手技はリンパ節切除とも呼ばれます。
手術の際に確認できる全てのがんを切除した後に、患者さんによっては、残っているがん細胞を全て死滅させることを目的として、術後に放射線療法やホルモン療法が実施される場合があります。このようにがんの再発リスクを低減させるために手術の後に行われる治療は、術後補助療法と呼ばれます。
放射線療法
放射線療法は、高エネルギーX線などの放射線を利用して、がん細胞の死滅や増殖阻止を図る治療法です。放射線療法には2種類のものがあります:
放射線療法の実施方法は、治療対象となるがんの種類と病期に応じて異なります。子宮内膜がんの治療には外照射療法と内照射療法が用いられ、それらが症状を和らげ生活の質を高める緩和療法として行われることもあります。
化学療法
化学療法は、薬を用いてがん細胞を殺傷したりその細胞分裂を妨害したりすることによって、がんの増殖を阻止する治療法です。化学療法が経口投与や静脈内または筋肉内への注射によって行われる場合、投与された薬は血流に入って全身のがん細胞に到達します(全身化学療法)。脳脊髄液内や臓器内、あるいは腹部などの体腔内に薬剤を直接注入する化学療法では、その領域にあるがん細胞に薬が集中的に作用します(局所化学療法)。
化学療法の実施方法は、治療対象となるがんの種類と病期に応じて異なります。
ホルモン療法
ホルモン療法は、ホルモンを体内から除去したりその働きを阻害したりすることによって、がん細胞の増殖を阻止する治療法です。ホルモンとは、体内の内分泌腺で作られて血流内を循環する物質のことです。ホルモンの中には一部のがんを増殖させるものがあります。がん細胞内にホルモンが結合する分子(受容体)が存在するということが検査によって判明した場合は、薬物投与や手術、放射線療法などの手段を用いて、そのホルモンの分泌を抑制したり作用を阻害したりする治療を行います。
標的療法
標的療法とは、特定のがん細胞を認識し攻撃する性質をもった薬物やその他の物質を用いる治療法です。標的療法では一般に、化学療法や放射線療法に比べて、正常な細胞に及ぼす害が少なくなります。子宮内膜がんの治療では、モノクローナル抗体、mTOR阻害薬、シグナル伝達阻害薬による3種類の標的療法が用いられます。
- モノクローナル抗体療法:モノクローナル抗体は製造ラボで作られ、がんなどの様々な疾患に対する治療に用いられる免疫系蛋白です。がん治療薬として、これらの抗体は、がん細胞や他の細胞上に存在してがん細胞の増殖に関与する特定の標的に結合する性質をもちます。これにより、抗体はがん細胞の死滅、増殖の阻止、転移の抑止などの効果を発揮できるようになります。モノクローナル抗体は点滴によって投与されます。単独で使用されることもありますが、薬や毒素、放射性物質などをがん細胞に直接送り届けるという用途でも用いられます。III期、IV期、再発子宮内膜がんの治療にはベバシズマブが用いられます。
- mTOR阻害薬療法:mTOR阻害薬はmTORという蛋白の働きを阻害することで、細胞分裂の制御に関与します。mTOR阻害薬には、がん細胞の増殖を抑制し、腫瘍の増殖に必要となる新たな血管の成長を予防する働きがあります。III期、IV期、再発子宮内膜がんには、エベロリムスとリダホロリムスが用いられます。
- シグナル伝達阻害薬療法:シグナル伝達阻害薬は、細胞内で行われる分子間のシグナル伝達を阻害します。これらのシグナルを阻害することで、がん細胞を殺傷できる場合があります。メトホルミンは、III期、IV期、再発子宮内膜がんの治療薬として研究されています。
この他にも新しい治療法が臨床試験で検証されています。
臨床試験に関する情報は、NCIのウェブサイトから入手することができます。
患者さんは臨床試験への参加を検討してもよいでしょう。
患者さんによっては、臨床試験に参加することが治療に関する最良の選択肢となる場合もあります。臨床試験はがんの研究プロセスの一部を構成するものです。臨床試験は、新しいがんの治療法が安全かつ有効であるかどうか、あるいは標準治療よりも優れているかどうかを確かめることを目的に実施されます。
今日のがんの標準治療の多くは以前に行われた臨床試験に基づくものです。臨床試験に参加する患者さんは、標準治療を受けることになる場合もあれば、新しい治療法を初めて受けることになる場合もあります。
患者さんが臨床試験に参加することは、将来のがんの治療法を改善することにもつながります。たとえ臨床試験が効果的な新しい治療法の発見につながらなくても、重要な問題に対する解答が得られる場合も多く、研究を前進させることにつながるのです。
患者さんはがん治療の開始前や開始後にでも臨床試験に参加することができます。
ただし一部には、まだ治療を受けたことのない患者さんだけを対象とする臨床試験もあります。一方、別の治療では状態が改善されなかった患者さんに向けた治療法を検証する試験もあります。がんの再発を阻止したり、がん治療の副作用を軽減したりするための新しい方法を検証する臨床試験もあります。
臨床試験は米国各地で行われています。NCIが支援する臨床試験に関する情報は、NCIの臨床試験検索ウェブページで探すことができます(なお、このサイトは日本語検索に対応しておりません。)。他の組織によって支援されている臨床試験は、ClinicalTrials.govウェブサイトで探すことができます。
-
子宮全摘出術:子宮頸部を含めて子宮全体を摘出する手術法。なかでも、膣を介して子宮と子宮頸部を摘出する場合は膣式子宮摘出術と呼ばれます。腹部を大きく切開してそこから子宮と子宮頸部を摘出する場合は、腹式子宮全摘出術と呼ばれます。腹部を小さく切開してそこから腹腔鏡を用いて子宮と子宮頸部を摘出する場合は、腹腔鏡下子宮全摘術と呼ばれます。
- I期およびII期子宮内膜がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
低リスク子宮内膜がん(グレード1またはグレード2)
低リスクのI期子宮内膜がんとII期子宮内膜がんの治療法には以下のようなものがあります:
がんが子宮頸部に拡がっている場合は、広汎性子宮全摘術と両側付属器切除術を行うことがあります。
高リスク子宮内膜がん(グレード3)
高リスクのI期子宮内膜がんとII期子宮内膜がんの治療法には以下のようなものがあります:
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- III期、IV期、再発子宮内膜がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
III期の子宮内膜がん、IV期の子宮内膜がん、再発子宮内膜がんの治療法には以下のようなものがあります:
- 手術(広汎性子宮全摘術と、顕微鏡によるがん細胞の確認を目的とした骨盤内リンパ節の切除)と、その後の補助化学療法や放射線療法。
- 手術を受けられない患者さんに対しては、化学療法と内照射療法と外照射療法。
- 手術も放射線療法も受けられない患者さんに対しては、ホルモン療法。
- mTOR阻害薬(エベロリムスまたはリダホロリムス)またはモノクローナル抗体(ベバシズマブ)による標的療法。
- 進行または再発子宮内膜がんの患者さんの場合は、新しい治療レジメンとして併用化学療法、ホルモン療法、またはmTOR阻害薬(エベロリムス)やシグナル伝達阻害薬(メトホルミン)などを用いる標的療法のいずれか、または複数が用いられる臨床試験への参加。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 子宮内膜がんについてさらに学ぶために
-
米国国立がん研究所が提供している子宮内膜がんに関する詳しい情報については、以下をご覧ください:
米国国立がん研究所が提供している一般的ながん情報とその他の資源については、以下をご覧ください:
- 本PDQ要約について
-
PDQについて
PDQ(Physician Data Query:医師データ照会)は、米国国立がん研究所が提供する総括的ながん情報データベースです。PDQデータベースには、がんの予防や発見、遺伝学的情報、治療、支持療法、補完代替医療に関する最新かつ公表済みの情報を要約して収載しています。ほとんどの要約について、2つのバージョンが利用可能です。専門家向けの要約には、詳細な情報が専門用語で記載されています。患者さん向けの要約は、理解しやすい平易な表現を用いて書かれています。いずれの場合も、がんに関する正確かつ最新の情報を提供しています。また、ほとんどの要約はスペイン語版も利用可能です。
PDQはNCIが提供する1つのサービスです。NCIは、米国国立衛生研究所(National Institutes of Health:NIH)の一部であり、NIHは連邦政府における生物医学研究の中心機関です。PDQ要約は独立した医学文献のレビューに基づいて作成されたものであり、NCIまたはNIHの方針声明ではありません。
本要約の目的
このPDQがん情報要約では、子宮内膜がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
査読者および更新情報
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。
患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
臨床試験に関する情報
臨床試験とは、例えば、ある治療法が他の治療法より優れているかどうかなど、科学的疑問への答えを得るために実施される研究のことです。臨床試験は、過去の研究結果やこれまでに実験室で得られた情報に基づき実施されます。各試験では、がんの患者さんを助けるための新しくかつより良い方法を見つけ出すために、具体的な科学的疑問に答えを出していきます。治療臨床試験では、新しい治療法の影響やその効き目に関する情報を収集します。新しい治療法がすでに使用されている治療法よりも優れていることが臨床試験で示された場合、その新しい治療法が「標準」となる可能性があります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
NCIのウェブサイトで臨床試験を検索することができます。より詳細な情報については、NCIのコンタクトセンターであるCancer Information Service(CIS)(+1-800-4-CANCER [+1-800-422-6237])にお問い合わせください。
本要約の使用許可について
PDQは登録商標です。PDQ文書の内容は本文として自由に使用することができますが、要約全体を示し、かつ定期的に更新を行わなければ、NCIのPDQがん情報要約としては認められません。しかしながら、“NCI's PDQ cancer information summary about breast cancer prevention states the risks in the following way:【ここに本要約からの抜粋を記載する】.”のような一文を書くことは許可されます。
本PDQ要約を引用する最善の方法は以下の通りです:
PDQ® Adult Treatment Editorial Board.PDQ Endometrial Cancer Treatment.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/types/uterine/patient/endometrial-treatment-pdq.Accessed <MM/DD/YYYY>.[PMID: 26389334]
本要約内の画像は、著者やイラストレーター、出版社より、PDQ要約内での使用に限定して、使用許可を得ています。PDQ要約から、その要約全体を使用せず画像のみを使用したい場合には、画像の所有者から許可を得なければなりません。その許可はNCIより与えることはできません。本要約内の画像の使用に関する情報は、多くの他のがん関連画像とともに、Visuals Onlineで入手可能です。Visuals Onlineには、3,000以上の科学関連の画像が収載されています。
免責事項
PDQ要約の情報は、保険払い戻しに関する決定を行うために使用されるべきではありません。保険の適用範囲についての詳細な情報は、Cancer.govのManaging Cancer Careページで入手可能です。
お問い合わせ
Cancer.govウェブサイトを通じてのお問い合わせやサポートの依頼に関する詳しい情報は、Contact Us for Helpページに掲載しています。ウェブサイトのE-mail Usから、Cancer.govに対して質問を送信することもできます。

 画像を拡大する
画像を拡大する


