ご利用について
このPDQがん情報要約では、妊娠中の乳がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
CONTENTS
- 妊娠中の乳がんの治療についての一般的な情報
-
乳がんは、乳房の組織の中に悪性(がん)細胞ができる疾患です。
乳房は葉と乳管から構成されています。乳房には葉と呼ばれる組織の集まりが左右それぞれで15~20個存在しています。さらにそれぞれの葉は小葉と呼ばれる多数の小さな組織から構成されています。小葉の先には小さな腺房という構造が多数存在しており、そこで乳汁が作られています。これらの葉、小葉、腺房は乳管と呼ばれる細い管でつながっています。

女性の乳房の解剖図。乳頭と乳輪は乳房の外表面に示されています。リンパ節、葉、小葉、乳管などの乳房内の各組織も示されています。 乳房の中にはさらに血管とリンパ管が通っています。リンパ管にはリンパ液と呼ばれるほぼ無色の水のような液体が流れています。リンパ管はリンパ節の間でリンパ液を運びます。リンパ節は小さな豆のような形をした臓器で、全身に分布しています。リンパ液のろ過を行い、感染や病気に対する防衛を担う白血球を貯蔵しています。腋窩(わきの下)の乳房付近や鎖骨の上、胸部などには、このリンパ節が群れを成すように存在しています。
乳がんは、妊娠中の女性や出産後間もない女性にも発生することがあります。
妊娠中の女性では3000人中に1人の割合で乳がんが発生しています。そうした乳がんは、特に32~38歳の女性に多くみられます。多くの女性が子をもつことを遅らせる傾向にあるため、妊娠中の乳がんの新規症例数は増加していくと考えられます。
妊娠中や授乳期の女性では、乳がんを検出(発見)しにくい場合があります。
妊娠中や授乳期の女性や、出産後間もない女性では、乳房が大きくなったり、敏感になったり、でこぼこしたりするのが普通です。こうした変化は、妊娠中に起こる正常なホルモンの変化によるものです。このように乳房の状態が変わると、小さなしこりを見つけにくくなる場合があります。またその時期には、乳房の密度が高まることがあります。そのように女性の乳房が高密度になると、乳腺X線撮影で乳がんを発見しにくくなります。これらの乳房の変化により診断が遅れることがあるため、該当する時期の女性では、しばしばより進行した病期の乳がんが発見されます。
出産前と出産後のケアに乳房の検査を組み込むことが重要です。
妊娠中の女性と授乳期の女性は、乳がん発見のために自身で乳房のチェックを行うようにすべきです。さらに、出産前と出産後に行われる通常の検査の際に、臨床的乳房検査を受けることも必要です。乳房に予想しない変化や気がかりな変化がみられる場合は、担当の医師にご相談ください。
乳がんの診断には、乳房を調べる検査法が用いられます。
以下のような検査法や手技が用いられます:
ここでがんが発見された場合は、検査を行ってがん細胞が調べられます。
最善の治療法は、これらの検査結果と妊娠週数に基づいて決定されます。これらの検査から以下の情報が得られます:
- がんが増殖する場合の速さ。
- がんが体の他の部位に拡がる可能性。
- 特定の治療法の有効性。
- がんが再発する(再び現れる)可能性。
以下のような検査があります:
- エストロゲン受容体検査とプロゲステロン受容体検査:がん組織の中に含まれるエストロゲン受容体とプロゲステロン受容体の量を測定する検査法(エストロゲンとプロゲステロンはホルモン)。エストロゲン受容体またはプロゲステロン受容体が通常より多い場合、がんはエストロゲン受容体陽性またはプロゲステロン受容体陽性と呼ばれます。この種の乳がんはより急速に増殖することがあります。これらの検査結果から、出産後にエストロゲンとプロゲステロンを遮断する治療法でがんの増殖を阻止できるかどうかが分かります。
- ヒト上皮成長因子受容体2(HER2/neu)検査:組織サンプル中のHER2/neu遺伝子の数とHER2/neu蛋白の量を測定する臨床検査。通常よりHER2/neu遺伝子が多い、またはHER2/neu蛋白の量が多いと、がんはHER2/neu陽性と呼ばれます。この種の乳がんは増殖が速く、体の他の部位に転移する可能性が高いがんです。そうしたがんは、出産後にHER2/neu蛋白を標的としたトラスツズマブやペルツズマブなどの薬剤で治療する場合があります。
-
多重遺伝子検査:組織サンプルを調べて、多くの遺伝子の活性を同時に測定する検査。これらの検査は、がんが体の他の部位に転移するかどうか、あるいは再発する(再び現れる)かどうかを予測するのに役立つ場合があります。
- Oncotype DX:この検査は、エストロゲン受容体陽性でリンパ節転移陰性のI期またはII期の乳がんが、体の他の部位に転移するかどうかを予測するために実施されます。がんが転移するリスクが高い場合は、リスクを抑えるために化学療法を実施することが考えられます。
- MammaPrint:早期浸潤性乳がんに罹患しており、リンパ節に転移していないか転移したリンパ節が3個以下の女性を対象として、乳がん組織に含まれる70の異なる遺伝子の活性を調べる臨床検査。これらの遺伝子の活性レベルは、乳がんが体の他の部位に転移するか再発するかを予測するのに役立ちます。検査によりがんが転移または再発するリスクが高いことが示された場合は、リスクを抑えるために化学療法を実施することが考えられます。
- 乳がんの病期
-
乳がんの診断がついた後には、がん細胞の乳房内での拡がりや他の部位への転移の有無を明らかにするために、さらに検査が行われます。
がんの乳房内での拡がりや他の部位への転移の有無を調べていくプロセスは、病期分類と呼ばれます。この過程で集められた情報を基にして病期が判定されます。治療計画を立てるためには病期を把握しておくことが重要です。
一部の手技では、胎児が有害な放射線や色素に曝される可能性があります。これらの手技は、明らかに必要な場合にのみ実施されます。例えば、鉛入りシールドで腹部を覆うなど、胎児が受ける放射線を可能な限り少なくする対策をとることができます。
妊娠中の乳がんの病期分類には、以下のような検査法や手技が用いられます:
- 胸部X線検査:胸部の臓器と骨のX線検査。X線は放射線の一種で、これを人の体を通してフィルム上に照射すると、そのフィルム上に体内領域の画像が映し出されます。
- 骨スキャン:骨の内部に活発に分裂している細胞(がん細胞など)が存在していないかを調べる検査法。まず、ごく少量の放射性物質を静脈内に注入し、血流に乗せて全身に巡らせます。この放射性物質にはがんが生じている骨に集まる性質があるため、これをスキャナを用いて検出します。
- 超音波検査:高エネルギーの音波(超音波)を内部の組織や肝臓などの臓器に反射させ、それによって生じたエコーを利用する検査法。このエコーを基にソノグラムと呼ばれる身体組織の画像が描出されます。この画像は後で見られるように印刷することもできます。
- MRI(磁気共鳴画像法):磁気、電波、コンピュータを用いて、脳などの体内領域の精細な連続画像を作成する検査法。この検査法は核磁気共鳴画像法(NMRI)とも呼ばれます。
体内でのがんの拡がり方は3種類に分けられます。
がんは発生した場所から体内の他の部位に拡がることがあります。
がんが体内の他の部位に拡がることを転移と呼びます。がん細胞は発生した場所(原発腫瘍)から分離し、リンパ系や血液を介して移動します。
転移性腫瘍は、原発腫瘍と同じ種類のがんです。例えば、乳がんが骨に転移した場合、骨にできたがん細胞は、実際は乳がんの細胞です。このような疾患は、転移性乳がんであって、骨がんではありません。
乳がんの病期は、原発腫瘍の大きさと位置、周辺リンパ節や他の部位への転移、腫瘍の悪性度、特定のバイオマーカーの有無に基づいて決定されます。
最適な治療計画を立て、予後を理解するには、乳がんの病期について知ることが重要です。
乳がんの病期グループには以下の3種類があります:
- 最初に臨床的予後病期として、全ての患者さんに、病歴、身体診察、画像検査(実施される場合)、生検に基づく病期が割り当てられます。臨床的予後病期は、TNM病期分類システム、腫瘍悪性度、バイオマーカーの状態(ER、PR、HER2)により表されます。臨床病期分類では、乳腺X線検査または超音波検査でリンパ節を調べ、がんの徴候がないか確認します。
- 続いて、最初の治療で手術を受けた患者さんに病理学的予後病期が適用されます。病理学的予後病期は、全ての臨床情報、バイオマーカーの状態、手術時に採取された乳房組織とリンパ節に対する臨床検査の結果に基づきます。
- 解剖学的病期は、TNMシステムで表されるがんの大きさと拡がりに基づきます。解剖学的病期はバイオマーカー検査を行うことができない地域で使用されます。米国では用いられていません。
TNMシステムは、原発腫瘍の大きさと周辺リンパ節や他の部位へのがんの拡がりを表現するために使用されます。
乳がんの場合は、TNMシステムで腫瘍が以下のように表されます:
腫瘍(T)。腫瘍の大きさと位置。
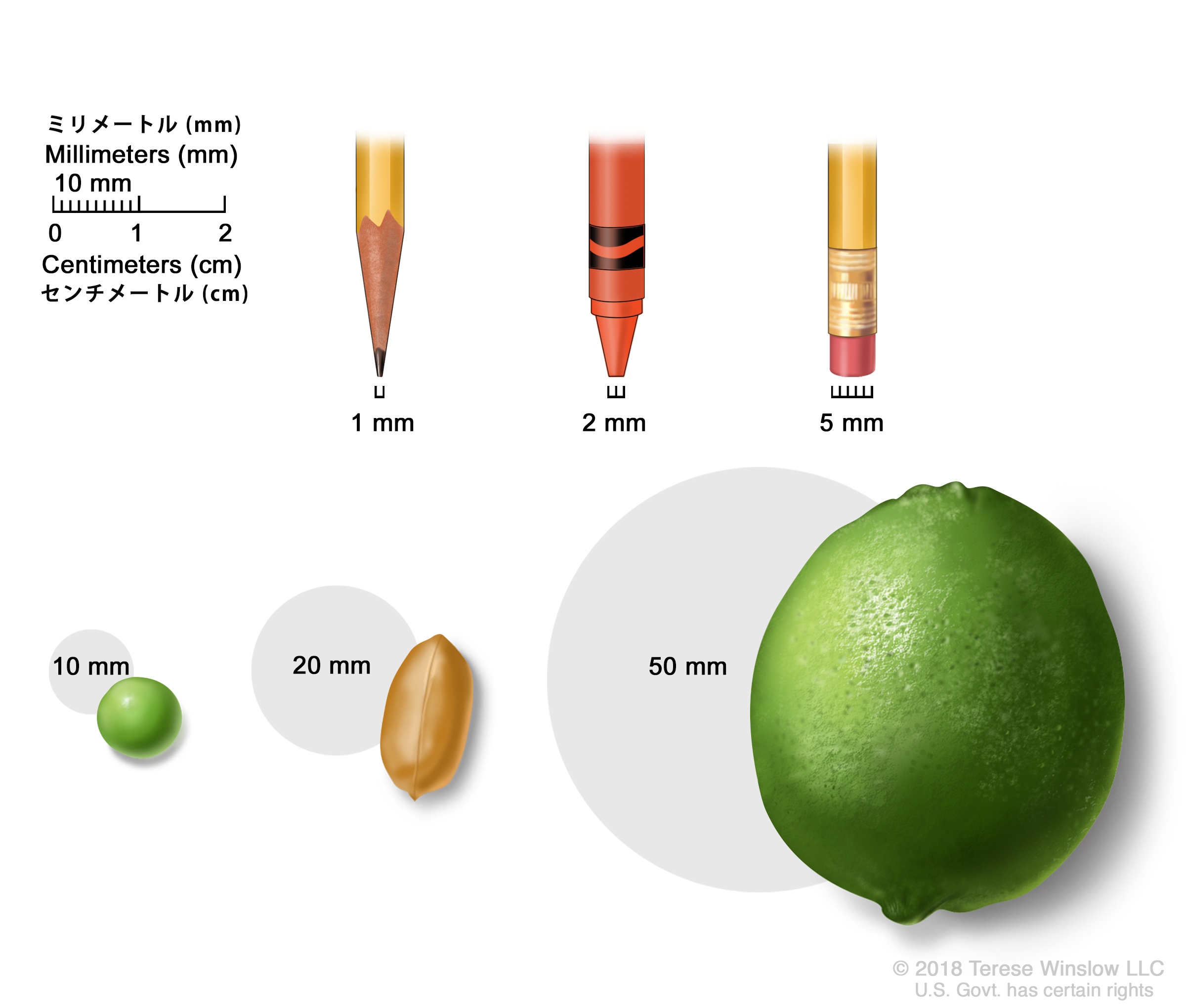
腫瘍の大きさは、ミリメートル(mm)やセンチメートルで表されることがよくあります。腫瘍の大きさをmm単位で表すために用いられる身近なもの:とがった鉛筆の先(1mm)、新しいクレヨンの先(2mm)、鉛筆の後ろについている消しゴム(5mm)、豆(10mm)、ピーナッツ(20mm)、ライム(50mm)。 - TX:原発腫瘍の評価が不可能。
- T0:乳房に原発腫瘍の徴候が見られない。
- Tis:非浸潤性乳がん。非浸潤性乳がんには以下の2種類があります:
- Tis(DCIS):DCISは乳管の内側を覆う組織の中に異常な細胞が認められる病態です。この異常細胞が乳管の壁を越えて乳房内の周辺組織に拡がることは、通常はありません。しかし場合によっては、DCISが他の組織に拡がる浸潤性乳がんに変化することもあります。現在のところ、浸潤がんになる可能性のある病変を予測することはできません。
- Tis(乳頭のパジェット病):乳頭のパジェット病は、乳頭の皮膚細胞に異常な細胞が認められ、乳輪に拡がることもある病態です。TNMシステムによる病期分類は行われません。パジェット病と浸潤性乳がんがともに認められる場合は、浸潤性乳がんの病期分類にTNMシステムが使用されます。
- T1:腫瘍の大きさが20mm以下。T1腫瘍は腫瘍の大きさに応じて4種類に分けられます:
- T1mi:腫瘍の大きさが1mm以下。
- T1a:腫瘍は1mmより大きく、5mm以下。
- T1b:腫瘍は5mmより大きく、10mm以下。
- T1c:腫瘍は10mmより大きく、20mm以下。
- T2:腫瘍は20mmより大きく、50mm以下。
- T3:腫瘍の大きさが50mmを超えている。
- T4:腫瘍は以下のいずれかに当てはまります:
リンパ節(N)。がんが転移したリンパ節の大きさと位置。
手術で切除されたリンパ節を病理医が顕微鏡で検査して、病理学的にリンパ節の病期を分類します。リンパ節の病理学的な病期分類は以下のように表されます。
- NX:リンパ節の評価が不可能。
- N0:リンパ節にがんの徴候が見られない、またはリンパ節内に0.2mm以下の微小ながん細胞の塊が存在する。
- N1:がんは次のいずれかに当てはまる:
- N1mi:がんは腋窩(わきの下の)リンパ節に転移しており、大きさは0.2mmを超えるが、2mm以下。
- N1a:がんは1~3個の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超える。
- N1b:がんは原発腫瘍と同じ側の胸骨付近に位置するリンパ節に転移しており、がんの大きさは0.2mmを超え、センチネルリンパ節生検で発見される。がんは腋窩リンパ節には認められない。
- N1c:がんは1~3個の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超える。さらにがんはセンチネルリンパ節生検により、原発腫瘍と同じ側の胸骨付近に位置するリンパ節で発見される。
- N2:がんは次のいずれかに当てはまる:
- N2a:がんは4~9個の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超える。
- N2b:がんは胸骨付近のリンパ節に転移しており、画像検査で発見される。センチネルリンパ節生検またはリンパ節郭清で、腋窩リンパ節にがんが認められない。
- N3:がんは次のいずれかに当てはまる:
- N3a:がんは10個以上の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超えている、またはがんは鎖骨下方のリンパ節に転移している。
- N3b:がんは1~9個の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超える。がんは胸骨付近のリンパ節にも転移しており、画像検査で発見される。
または
がんは4~9個の腋窩リンパ節に転移しており、少なくとも1個のリンパ節に存在するがんの大きさが2mmを超える。さらにがんは原発腫瘍と同じ側の胸骨付近に位置するリンパ節にも転移しており、がんの大きさは0.2mmを超え、センチネルリンパ節生検で発見される。
- N3c:がんは原発腫瘍と同じ側の鎖骨より上に位置するリンパ節に転移している。
乳腺X線撮影または超音波検査でリンパ節を調べた場合の病期分類は、臨床病期分類と呼ばれます。リンパ節の臨床病期分類についての説明は、ここでは省略します。
転移(M)。他の部位へのがんの拡がり。
- M0:がんが他の部位に転移している徴候は認められない。
- M1:体内の他の臓器(多くは骨、肺、肝臓、脳)にがんが転移している。がんは遠隔リンパ節に転移しており、リンパ節に存在するがんの大きさは0.2mmを超える。こうしたがんは転移性乳がんと呼ばれます。
悪性度分類法は、乳房腫瘍が増殖または拡がる速さの見込みを表すために用いられます。
悪性度分類法では、顕微鏡でがん細胞と組織がどのくらい異常に見えるか、およびそのがん細胞がどのくらい速く増殖または転移しそうかという点に基づいて腫瘍を表現します。高悪性度のがん細胞に比べて、低悪性度のがん細胞は外観が正常な細胞に似ており、増殖や転移も緩やかに進む傾向があります。がん細胞と組織の異常度を表すために、病理医は以下の3つの特徴について評価を行います:
- 腫瘍組織に正常な乳管がどのくらい含まれているか。
- 腫瘍細胞の核の大きさと形状。
- 腫瘍細胞が増殖し分裂する速さの指標となる、分裂中の細胞の数。
病理医はそれぞれの特徴に対して1~3のスコアを割り当てます。スコア「1」は細胞や腫瘍組織の外観が正常な細胞や組織に近い場合を表し、スコア「3」は細胞や組織の外観が著しく異常である場合を示します。特徴ごとのスコアを足し合わせると、合計でスコアは3~9になります。
次の3種類の悪性度に分けられます:
乳がん細胞が特定の受容体を持っているかどうかを明らかにするために、バイオマーカー検査が行われます。
健康な乳腺細胞や一部の乳がん細胞は、エストロゲンとプロゲステロンというホルモンに結合する受容体(バイオマーカー)を持っています。これらのホルモンは健康な細胞や一部の乳がん細胞が増殖または分裂するために必要です。これらのバイオマーカーの検査を行うには、生検や手術により、乳がん細胞が含まれる組織のサンプルを採取します。このサンプルは検査室で調べられ、乳がん細胞にエストロゲン受容体とプロゲステロン受容体が存在するかどうかが調べられます。
また、全ての乳がん細胞の表面には、HER2と呼ばれる別の種類の受容体(バイオマーカー)が存在します。HER2受容体は乳がん細胞の増殖や分裂に必要になります。
乳がんで用いられるバイオマーカー検査には以下のものがあります:
- エストロゲン受容体(ER)。乳がん細胞にエストロゲン受容体があれば、そのがん細胞はER陽性(ER+)と呼ばれます。乳がん細胞にエストロゲン受容体がなければ、そのがん細胞はER陰性(ER-)と呼ばれます。
- プロゲステロン受容体(PR)。乳がん細胞にプロゲステロン受容体があれば、そのがん細胞はPR陽性(PR+)と呼ばれます。乳がん細胞にプロゲステロン受容体がなければ、そのがん細胞はPR陰性(PR-)と呼ばれます。
- ヒト上皮成長因子受容体2(HER2/neuまたはHER2)。乳がん細胞の表面に通常より多くのHER2があれば、そのがん細胞はHER2陽性(HER2+)と呼ばれます。乳がん細胞の表面にあるHER2が通常量であれば、そのがん細胞はHER2陰性(HER2-)と呼ばれます。HER2+乳がんは、HER2-乳がんより速く増殖または分裂する傾向があります。
乳がん細胞は、トリプルネガティブまたはトリプルポジティブと呼ばれることがあります。
- トリプルネガティブ。乳がん細胞にエストロゲン受容体、プロゲステロン受容体、通常より多量のHER2受容体がいずれも認められなければ、そのがん細胞はトリプルネガティブと呼ばれます。
- トリプルポジティブ。乳がん細胞にエストロゲン受容体、プロゲステロン受容体、通常より多量のHER2受容体が全て存在する場合は、そのがん細胞はトリプルポジティブと呼ばれます。
エストロゲン受容体、プロゲステロン受容体、HER2受容体の状態を把握することは、最適な治療の選択に重要です。いくつかの薬物は、エストロゲンやプロゲステロンなどのホルモンと受容体との結合を遮断して、がんの増殖を阻止できる可能性があります。また、乳がん細胞の表面に存在するHER2受容体を遮断してがんの増殖を阻止する別の薬物が使用されることもあります。
TNMシステム、悪性度分類法、バイオマーカーの状態を組み合わせて、乳がんの病期を分類します。
以下では乳がんに対する最初の治療として手術を受けた女性の3例を取り上げ、TNMシステム、悪性度分類法、バイオマーカーの状態を組み合わせて、乳がんの病理学的予後病期を判定します:
腫瘍の大きさが30mm(T2)で、周辺リンパ節に転移しておらず(N0)、体内で遠隔部位に転移しておらず(M0)、さらに以下の状態である場合:
- 悪性度1
- HER2+
- ER-
- PR-
この乳がんはIIA期です。
腫瘍の大きさが53mm(T3)で、4~9個の腋窩リンパ節に転移しており(N2)、体内で遠隔部位に転移しておらず(M0)、さらに以下の状態である場合:
- 悪性度2
- HER2+
- ER+
- PR-
この腫瘍はIIIA期です。
腫瘍の大きさが65mm(T3)で、3個の腋窩リンパ節に転移しており(N1a)、肺に転移しており(M1)、さらに以下の状態である場合:
- 悪性度1
- HER2+
- ER-
- PR-
このがんはIV期(転移性乳がん)です。
- 治療選択肢の概要
-
妊娠中の女性に対する治療法の選択は、がんの病期と妊娠週数に左右されます。
標準治療として以下の3種類が用いられています:
手術
妊娠している乳がん患者さんの大部分は、乳房を切除する手術を受けます。その際にわきの下のリンパ節が採取され、それを病理医が顕微鏡で観察してがんの徴候を調べる場合があります。
がんを切除する手術法には以下のものがあります:
-
非定型的根治的乳房切除術:がんに侵された側の乳房全体とともに、わきの下の多数のリンパ節、胸部の筋肉を覆う組織、さらに場合により胸壁の筋肉の一部を併せて切除する手術法。この手術法は妊娠している女性に対して非常によく用いられます。

非定型的根治的乳房切除術。乳房全体と切除対象となるリンパ節が点線で示されています。さらに胸壁の筋肉を切除する場合もあります。 -
乳房温存手術:がんと周囲の正常組織の一部を摘出するものの、乳房自体は残しておく手術。がんの位置が胸壁に近い場合は、胸壁を覆う組織の一部を併せて切除することもあります。この種の手術法は、乳腺腫瘤摘出術、乳房部分切除術、乳管腺葉区域切除術、1/4切除術、乳房温存手術とも呼ばれます。

乳房温存手術。腫瘍と周囲の若干の正常組織を切除しますが、乳房そのものは切除しません。同時にわきの下のリンパ節を部分的に切除する場合もあります。がんの位置が胸壁に近い場合は、胸壁を覆う組織の一部を併せて切除することもあります。
手術の際に確認できる全てのがんを切除した後に、患者さんによっては、残っているがん細胞を全て死滅させることを目的として、術後に化学療法や放射線療法が実施される場合があります。早期乳がんの妊婦さんには、出産後に放射線療法とホルモン療法が行われます。がんの再発のリスクを抑えるために手術の後に行われる治療は、術後補助療法と呼ばれます。
放射線療法
放射線療法は、高エネルギーX線などの放射線を利用して、がん細胞の死滅や増殖阻止を図る治療法です。外照射療法は、体外に設置された装置を用いてがんのある領域に放射線を照射する方法です。
外照射療法は胎児に有害な影響を及ぼす危険性があるため、妊娠している早期(I期かII期)乳がんの女性には、出産後に行われることがあります。進行期(III期かIV期)の乳がんの女性には、妊娠初期の3ヵ月間は外照射療法を行わず、可能であれば放射線療法を出産後に延期します。
化学療法
化学療法は、薬を用いてがん細胞を殺傷したりその細胞分裂を妨害したりすることによって、がんの増殖を阻止する治療法です。化学療法が経口投与や静脈内または筋肉内への注射によって行われる場合、投与された薬は血流に入って全身のがん細胞に到達します(全身化学療法)。
通常、化学療法は妊娠初期の3ヵ月間は実施されません。この期間を過ぎてからの化学療法は、通常、胎児に悪影響を及ぼしませんが、早産や低体重での出生などの原因となる場合があります。
詳しい情報については、乳がんに対する使用が承認されている薬剤(英語)をご覧ください。
人工妊娠中絶については、その実施によって母親の生存の可能性が高まることはないと考えられています。
人工妊娠中絶については、その実施によって母親の生存の可能性が高まるとは考えられないため、治療選択肢となることは通常ありません。
-
非定型的根治的乳房切除術:がんに侵された側の乳房全体とともに、わきの下の多数のリンパ節、胸部の筋肉を覆う組織、さらに場合により胸壁の筋肉の一部を併せて切除する手術法。この手術法は妊娠している女性に対して非常によく用いられます。
- 妊娠中の早期乳がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
早期乳がん(I期およびII期)の妊婦には通常、妊娠していない患者さんと同じ治療法が用いられますが、胎児を保護するためにいくつかの点で異なる対策がとられます。治療法には以下のようなものがあります:
ホルモン療法とトラスツズマブは妊娠中に行うべきではありません。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 妊娠中の進行期乳がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
妊娠中の進行期乳がん(III期とIV期)の患者さんには標準治療がありません。治療法には以下のようなものがあります:
放射線療法と化学療法は、妊娠初期の3ヵ月間は実施すべきではありません。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 妊娠中の乳がんの治療についての特別な問題
- 妊娠中の乳がんについてさらに学ぶために
-
米国国立がん研究所が提供している妊娠中の乳がんに関する詳しい情報については、以下をご覧ください:
米国国立がん研究所が提供している一般的ながん情報とその他の資源については、以下をご覧ください:
- 本PDQ要約について
-
PDQについて
PDQ(Physician Data Query:医師データ照会)は、米国国立がん研究所が提供する総括的ながん情報データベースです。PDQデータベースには、がんの予防や発見、遺伝学的情報、治療、支持療法、補完代替医療に関する最新かつ公表済みの情報を要約して収載しています。ほとんどの要約について、2つのバージョンが利用可能です。専門家向けの要約には、詳細な情報が専門用語で記載されています。患者さん向けの要約は、理解しやすい平易な表現を用いて書かれています。いずれの場合も、がんに関する正確かつ最新の情報を提供しています。また、ほとんどの要約はスペイン語版も利用可能です。
PDQはNCIが提供する1つのサービスです。NCIは、米国国立衛生研究所(National Institutes of Health:NIH)の一部であり、NIHは連邦政府における生物医学研究の中心機関です。PDQ要約は独立した医学文献のレビューに基づいて作成されたものであり、NCIまたはNIHの方針声明ではありません。
本要約の目的
このPDQがん情報要約では、妊娠中の乳がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
査読者および更新情報
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。
患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
臨床試験に関する情報
臨床試験とは、例えば、ある治療法が他の治療法より優れているかどうかなど、科学的疑問への答えを得るために実施される研究のことです。臨床試験は、過去の研究結果やこれまでに実験室で得られた情報に基づき実施されます。各試験では、がんの患者さんを助けるための新しくかつより良い方法を見つけ出すために、具体的な科学的疑問に答えを出していきます。治療臨床試験では、新しい治療法の影響やその効き目に関する情報を収集します。新しい治療法がすでに使用されている治療法よりも優れていることが臨床試験で示された場合、その新しい治療法が「標準」となる可能性があります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
NCIのウェブサイトで臨床試験を検索することができます。より詳細な情報については、NCIのコンタクトセンターであるCancer Information Service(CIS)(+1-800-4-CANCER [+1-800-422-6237])にお問い合わせください。
本要約の使用許可について
PDQは登録商標です。PDQ文書の内容は本文として自由に使用することができますが、要約全体を示し、かつ定期的に更新を行わなければ、NCIのPDQがん情報要約としては認められません。しかしながら、“NCI's PDQ cancer information summary about breast cancer prevention states the risks in the following way:【ここに本要約からの抜粋を記載する】.”のような一文を書くことは許可されます。
本PDQ要約を引用する最善の方法は以下の通りです:
PDQ® Adult Treatment Editorial Board.PDQ Breast Cancer Treatment During Pregnancy.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/types/breast/patient/pregnancy-breast-treatment-pdq.Accessed <MM/DD/YYYY>.[PMID: 26389161]
本要約内の画像は、著者やイラストレーター、出版社より、PDQ要約内での使用に限定して、使用許可を得ています。PDQ要約から、その要約全体を使用せず画像のみを使用したい場合には、画像の所有者から許可を得なければなりません。その許可はNCIより与えることはできません。本要約内の画像の使用に関する情報は、多くの他のがん関連画像とともに、Visuals Onlineで入手可能です。Visuals Onlineには、3,000以上の科学関連の画像が収載されています。
免責事項
PDQ要約の情報は、保険払い戻しに関する決定を行うために使用されるべきではありません。保険の適用範囲についての詳細な情報は、Cancer.govのManaging Cancer Careページで入手可能です。
お問い合わせ
Cancer.govウェブサイトを通じてのお問い合わせやサポートの依頼に関する詳しい情報は、Contact Us for Helpページに掲載しています。ウェブサイトのE-mail Usから、Cancer.govに対して質問を送信することもできます。

 画像を拡大する
画像を拡大する