ご利用について
このPDQがん情報要約では、妊娠性絨毛疾患の治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
CONTENTS
- 妊娠性絨毛疾患に関する一般情報
-
妊娠性絨毛疾患(GTD)は、受胎後に子宮内で異常な栄養膜細胞(絨毛細胞)が増殖するまれな疾患群です。
妊娠性絨毛疾患(GTD)では、子宮内で受胎(精子と卵子の結合)後に形成された組織から、腫瘍が発生します。この組織は栄養膜細胞で構成され、通常は子宮内で受精卵を取り囲んでいます。栄養膜細胞は受精卵が子宮壁に着床するのを助け、胎盤(母親から胎児に栄養を送る器官)の一部を形成します。
時折、受精卵と栄養膜細胞に問題が生じることがあります。その場合、健康な胎児が発育する代わりに、腫瘍が形成されます。腫瘍の徴候や症状が現れるまでは、通常の妊娠と変わらないようにみえます。
大半のGTDは、良性であり(がんではなく)拡がることはありませんが、一部には悪性(がん)化し、周辺の組織に拡がったり体の遠隔部位に転移したりする種類のものもあります。
妊娠性絨毛疾患(GTD)という名称は、次のような様々な疾患を含む包括的な用語です:
胞状奇胎(HM)は、最も多くみられる種類のGTDです。
HMは増殖の遅い腫瘍であり、液体がつまった袋状の外観をしています。HMは奇胎妊娠とも呼ばれます。胞状奇胎の原因は不明です。
HMの種類には、全HMと部分HMがあります:
ほとんどの胞状奇胎は良性ですが、がん化する場合もあります。以下のリスク因子を1つ以上持っていると、胞状奇胎ががんになるリスクが高まります:
妊娠性絨毛新形成(GTN)は妊娠性絨毛疾患(GTD)の一種であり、そのほとんどが悪性です。
妊娠性絨毛新形成(GTN)には、以下の病態が含まれます:
侵入奇胎
侵入奇胎は栄養膜細胞で構成され、子宮の筋層内に拡がります。侵入奇胎は胞状奇胎より増殖しやすく、拡がりやすい性質を持っています。まれに、全HMや部分HMが侵入奇胎になることがあります。ときには治療せずに、侵入奇胎が消失することもあります。
絨毛がん
絨毛がんは栄養膜細胞から発生する悪性腫瘍であり、子宮の筋層と周辺の血管に拡がります。脳、肺、肝臓、腎臓、脾臓、腸、骨盤、膣など、体の他の部位に転移することもあります。以下のいずれかに該当する女性では、そうでない女性よりも絨毛がんの発生する可能性が高くなります:
胎盤性絨毛腫瘍
胎盤性絨毛腫瘍(PSTT)は、まれな種類の妊娠性絨毛新形成であり、胎盤が子宮に付着している箇所に形成されます。この腫瘍は栄養膜細胞から発生し、子宮の筋層や血管に拡がります。肺や骨盤、リンパ節に転移することもあります。PSTTの増殖は非常に遅く、正常な妊娠の数ヵ月または数年後に徴候や症状が現れる場合があります。
類上皮性絨毛腫瘍
類上皮性絨毛腫瘍(ETT)は、非常にまれな種類の妊娠性絨毛新形成であり、良性と悪性のいずれの可能性もあります。腫瘍が悪性である場合は、肺に転移することがあります。
年齢と以前の奇胎妊娠がGTDのリスクに影響を及ぼします。
疾患が発生する危険性を増大させるものは全てリスク因子と呼ばれます。リスク因子を持っていれば必ずがんになるというわけではありませんし、リスク因子を持っていなければがんにならないというわけでもありません。リスクについて不安がある場合は、担当の医師にご相談ください。GTDのリスク因子には以下のものがあります:
GTDの徴候には、膣からの異常出血や正常な状態より子宮が大きくなることなどがあります。
これらの徴候や症状などは、妊娠性絨毛疾患や他の病態によって引き起こされます。以下の問題がみられる場合は担当の医師にご相談ください:
GTDは甲状腺機能亢進を引き起こすことがあります。甲状腺機能亢進の徴候や症状には、以下のものがあります:
- 頻脈または不整脈。
- 震え。
- 発汗。
- 頻繁な便通。
- 睡眠障害。
- 不安やいらだち。
- 体重減少。
妊娠性絨毛疾患の発見と診断には、子宮を調べる検査法が用いられます。
以下のような検査法や手技が用いられます:
- 身体診察と病歴聴取:しこりなどの通常みられない疾患の徴候に注意しながら、総体的に身体を調べる診察法。患者さんの健康習慣、過去の病歴、治療歴なども調べます。
-
内診:膣、子宮頸部、子宮、卵管、卵巣、直腸を調べる診察法。膣鏡を膣内に挿入して、医師や看護師が膣や子宮頸部にがんの徴候がないかを調べます。通常はここで、子宮頸部のパパニコロウ試験が行われます。さらに医師または看護師は、手袋をはめて潤滑剤を塗った片方の手の指を1~2本膣内に挿入し、もう片方の手を下腹部に置いて、子宮と卵巣の大きさ、形、位置などを手と指の感触で調べます。さらに医師または看護師は、手袋をはめて潤滑剤を塗った指を直腸内にも挿入し、しこりや異常な部分がないかを指の感触で調べていきます。
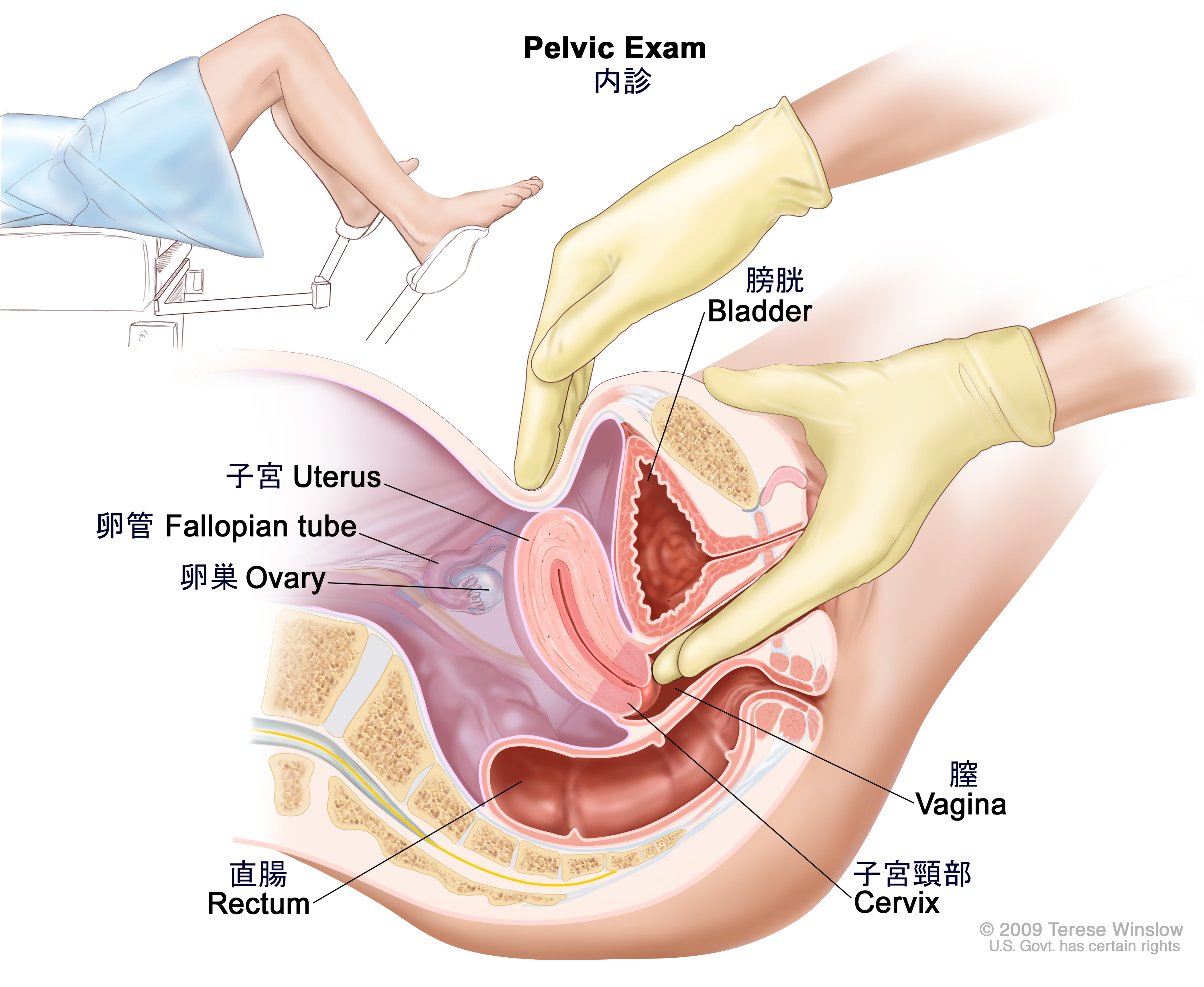
内診。医師または看護師が手袋をして、潤滑材を付けた片手の指を1~2本膣内に挿入し、もう一方の手で上から下腹部を押しています。この診察は、子宮と卵巣の大きさ、形状、位置を触って調べるために行われます。膣、子宮頸部、卵管、直腸も調べられます。 - 骨盤の超音波検査:高エネルギーの音波(超音波)を骨盤内の組織や臓器に反射させ、それによって生じたエコーを利用する検査法。このエコーを基にソノグラムと呼ばれる身体組織の画像が描出されます。経膣的超音波検査(TVUS)が実施されることもあります。TVUSでは、超音波振動子(プローブ)を膣内に挿入してソノグラムを作成します。
- 血液生化学検査:採取した血液を調べて、体内の臓器や組織から血液中に放出される特定の物質の濃度を測定する検査法。ある物質で異常な値(正常値よりも高い値や低い値)が出るということは、疾患の徴候である可能性があります。肝臓、腎臓、骨髄について調べる場合にも、血液が検査されます。
- 血清腫瘍マーカー試験:採取した血液を調べて、臓器や組織、腫瘍細胞で作られた特定の物質の量を測定する検査法。特定の物質の血中濃度が上昇している場合には、その物質と関連性のある特定の種類のがんの存在が疑われます。このような物質は腫瘍マーカーと呼ばれます。GTDの場合は、妊娠中に体内で作られるホルモン、β-ヒト絨毛性ゴナドトロピン(β-hCG)の血液中の濃度が調べられます。妊娠していない女性の血液中にβ-hCGが検出された場合、それはGTDの徴候である可能性があります。
- 尿検査:尿の色と尿に含まれる成分(糖分、蛋白、血液、細菌、β-hCGなど)を調べる検査法。
- 妊娠性絨毛腫瘍および新生物の病期
-
妊娠性絨毛新生物の診断がついた後には、発生部位から他の部位へのがんの拡がりの有無を明らかにするために、さらに検査が行われます。
がんの存在範囲や拡がりの程度を調べていく過程は、病期分類と呼ばれます。この過程で集められた情報を基にして病期が判定されます。GTNでは、病期は治療計画の際に参考にされる因子の1つです。
病期を判定する際の参考とするために、以下の検査や手技が実施される場合があります:
- 胸部X線検査:胸部の臓器と骨のX線検査。X線は放射線の一種で、これを人の体を通してフィルム上に照射すると、そのフィルム上に体内領域の画像が映し出されます。
- CTスキャン(CATスキャン):体内の領域を様々な角度から撮影して、精細な連続画像を作成する検査法。この画像はX線装置に接続されたコンピュータによって作成されます。臓器や組織をより鮮明に映し出すために、造影剤を静脈内に注射したり、患者さんに造影剤を飲んでもらったりする場合もあります。この検査法はコンピュータ断層撮影法(CT)やコンピュータ体軸断層撮影法(CAT)とも呼ばれます。
- ガドリニウムを用いたMRI(磁気共鳴画像法):磁気、電波、コンピュータを用いて、脳や脊髄など体内の精細な連続画像を作成する検査法。まずガドリニウムと呼ばれる物質を静脈内に注射します。ガドリニウムにはがん細胞の周辺に集まる性質があるため、撮影された画像ではがん細胞が明るく映し出されます。この検査法は核磁気共鳴画像法(NMRI)とも呼ばれます。
- 腰椎穿刺:脊柱内から脳脊髄液(CSF)を採取する際に用いられる手技。脊椎内の2本の骨の間から脊柱内に針を刺し、脊髄周囲を流れるCSFに到達させ、CSFを採取します。CSFのサンプルを顕微鏡で観察し、脳や脊髄に転移したがんの徴候を調べます。この手技はLPまたは脊椎穿刺とも呼ばれます。
体内でのがんの拡がり方は3種類に分けられます。
がんは発生した場所から体内の他の部位に拡がることがあります。
がんが体内の他の部位に拡がることを転移と呼びます。がん細胞は発生した場所(原発腫瘍)から分離し、リンパ系や血液を介して移動します。
転移性腫瘍は、原発腫瘍と同じ種類の腫瘍です。例えば、絨毛がんが肺に転移した場合、肺にできたがん細胞は、実際は絨毛がんの細胞です。この疾患は転移性絨毛がんであり、肺がんではありません。
GTNでは以下の病期が用いられます:
- 再発または抵抗性の妊娠性絨毛新形成
-
再発妊娠性絨毛新形成(GTN)とは、治療後に再発した(再び現れた)がんのことをいいます。再発は、子宮に起こることもあれば、体の他の部位に起こることもあります。
治療に反応しない妊娠性絨毛新形成は、抵抗性GTNと呼ばれます。
- 治療選択肢の概要
-
妊娠性絨毛疾患の患者さんには様々な治療法が存在します。
妊娠性絨毛疾患の患者さんには様々な治療法が存在します。その中には標準治療(現在使用されている治療法)もあれば、臨床試験において検証中のものもあります。治療を開始する前に、患者さんは臨床試験への参加を検討してもよいでしょう。治療法の臨床試験とは、現在の治療法を改良したり、がんの患者さんのための新しい治療法についての情報を集めたりすることを目的とした調査研究です。複数の臨床試験で現在の標準治療より新しい治療法のほうが良好であることが明らかになった場合は、その新しい治療法が標準治療となります。
臨床試験は米国各地で行われています。現在進行中の臨床試験に関する情報は、NCIのウェブサイトから入手することができます。がん治療の選択では、患者さんとご家族に医療チームが加わって最適な治療法を決定していくのが理想的な形です。
標準治療として以下の3種類が用いられています:
手術
がんを除去するのに用いられる手術法には以下のものがあります:
-
真空吸引法による子宮頸管拡張と子宮内掻爬術(D&C):子宮内膜の異常な組織や部分を除去する外科的手技。子宮頸部を拡張し、小型の真空式装置で子宮内部の対象物を除去します。その後、キューレット(スプーン状の器具)で子宮壁を優しくこすり取るようにして、子宮内の残存物を取り除きます。この手技は奇胎妊娠に対してのみ用いられます。

子宮頸管拡張と子宮内掻爬術(D&C)。子宮頸部を観察するために、膣口に膣鏡を挿入して拡張します(左図)。拡張器を用いて子宮頸部を拡張します(中央図)。子宮頸部から子宮方向へキューレット(スプーン状の器具)を挿入して異常な組織をかき出します(右図)。 -
子宮摘出術:子宮を摘出する手術で、子宮頸部の切除が行われる場合もあります。なかでも、膣を介して子宮と子宮頸部を摘出する場合は膣式子宮摘出術と呼ばれます。腹部を大きく切開してそこから子宮と子宮頸部を摘出する場合は、腹式子宮全摘出術と呼ばれます。腹部を小さく切開してそこから腹腔鏡を用いて子宮と子宮頸部を摘出する場合は、腹腔鏡下子宮全摘術と呼ばれます。

子宮摘出術。子宮を単独でまたは他の臓器や組織と共に手術により切除します。子宮全摘出術では、子宮と子宮頸部が摘出されます。卵管卵巣摘除術を伴う子宮全摘出術では、(a)子宮と一方(片側)の卵巣および卵管が切除されるか、または(b)子宮と両方(両側)の卵巣および卵管が切除されます。広汎性子宮全摘術では、子宮、子宮頸部、両方の卵巣、両方の卵管、および周辺の組織が摘出されます。これらの手技は、下部横切開または縦切開を使用して実施されます。
手術の際に確認できる全てのがんを切除した後に、患者さんによっては、残っているがん細胞を全て死滅させることを目的として、術後に化学療法が実施される場合があります。このようにがんの再発リスクを低減させるために手術の後に行われる治療は、術後補助療法と呼ばれます。
化学療法
化学療法は、薬を用いてがん細胞を殺傷したりその細胞分裂を妨害したりすることによって、がんの増殖を阻止する治療法です。化学療法が経口投与や静脈内または筋肉内への注射によって行われる場合、投与された薬は血流に入って全身のがん細胞に到達します(全身化学療法)。脳脊髄液内や臓器内、あるいは腹部などの体腔内に薬剤を直接注入する化学療法では、その領域にあるがん細胞に薬が集中的に作用します(局所化学療法)。化学療法の実施方法は、治療対象となるがんの種類と病期、または腫瘍が低リスクか高リスクかに応じて異なります。
併用化学療法は複数の抗がん剤を使用する治療法です。
詳しい情報については、妊娠性絨毛疾患に対する使用が承認されている薬剤(英語)をご覧ください。
この他にも新しい治療法が臨床試験で検証されています。
現在進行中の臨床試験に関する情報は、NCIのウェブサイトから入手することができます。
患者さんは臨床試験への参加を検討してもよいでしょう。
患者さんによっては、臨床試験に参加することが治療に関する最良の選択肢となる場合もあります。臨床試験はがんの研究プロセスの一部を構成するものです。臨床試験は、新しいがんの治療法が安全かつ有効であるかどうか、あるいは標準治療よりも優れているかどうかを確かめることを目的に実施されます。
今日のがんの標準治療の多くは以前に行われた臨床試験に基づくものです。臨床試験に参加する患者さんは、標準治療を受けることになる場合もあれば、新しい治療法を初めて受けることになる場合もあります。
患者さんが臨床試験に参加することは、将来のがんの治療法を改善することにもつながります。たとえ臨床試験が効果的な新しい治療法の発見につながらなくても、重要な問題に対する解答が得られる場合も多く、研究を前進させることにつながるのです。
患者さんはがん治療の開始前や開始後にでも臨床試験に参加することができます。
ただし一部には、まだ治療を受けたことのない患者さんだけを対象とする臨床試験もあります。一方、別の治療では状態が改善されなかった患者さんに向けた治療法を検証する試験もあります。がんの再発を阻止したり、がん治療の副作用を軽減したりするための新しい方法を検証する臨床試験もあります。
臨床試験は米国各地で行われています。NCIが支援する臨床試験に関する情報は、NCIの臨床試験検索ウェブページで探すことができます(なお、このサイトは日本語検索に対応しておりません。)。他の組織によって支援されている臨床試験は、ClinicalTrials.govウェブサイトで探すことができます。
フォローアップ検査が必要となることもあります。
がんの診断や病期判定のために実施される検査の中には、繰り返し行われるものがあります。治療の奏効の程度を確かめるために繰り返し行われる検査もあります。治療の継続、変更、中止などの決定はこうした検査の結果に基づいて判断されます。
治療が終わってからも度々受けることになる検査もあります。こうした検査の結果から、患者さんの状態の変化やがんの再発(再び現れること)の有無を知ることができます。こうした検査はフォローアップ検査または定期検査と呼ばれることがあります。
β-ヒト絨毛性ゴナドトロピン(β-hCG)の血液中の濃度は、治療終了後も最長で6ヵ月間、調べられます。β-hCGの値が正常より高い場合、腫瘍が治療に反応していない、もしくはがん化している可能性があるためです。
-
真空吸引法による子宮頸管拡張と子宮内掻爬術(D&C):子宮内膜の異常な組織や部分を除去する外科的手技。子宮頸部を拡張し、小型の真空式装置で子宮内部の対象物を除去します。その後、キューレット(スプーン状の器具)で子宮壁を優しくこすり取るようにして、子宮内の残存物を取り除きます。この手技は奇胎妊娠に対してのみ用いられます。
- 妊娠性絨毛疾患の治療選択肢
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
胞状奇胎
胞状奇胎の治療法には以下のようなものがあります:
- 腫瘍を摘出する手術(真空吸引法による子宮頸管拡張と子宮内掻爬術)。
手術後、β-hCGの値が正常に戻るまでの間、β-ヒト絨毛性ゴナドトロピン(β-hCG)の血液検査が毎週実施されます。さらに患者さんは、最長6ヵ月にわたって、フォローアップのために医師の診察を受けます。β-hCGの値が正常に戻らない、もしくは増加している場合は、胞状奇胎が完全には除去されておらず、がん化している可能性があります。妊娠はβ-hCGの値を上昇させるため、女性の患者さんは、担当医からフォローアップが終了するまでは妊娠しないようにとの指示を受けます。
手術後に疾患が残存している場合の治療法は、通常、化学療法です。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
妊娠性絨毛新形成
低リスクの妊娠性絨毛新形成
低リスクの妊娠性絨毛新形成(GTN)(侵入奇胎または絨毛がん)の治療法には以下のようなものがあります:
- 1種類以上の抗がん剤による化学療法。治療の終了後、β-ヒト絨毛性ゴナドトロピン(β-hCG)値が正常なまま、少なくとも3週間が経過するまで、治療は続けられます。
血液中のβ-hCG濃度が正常に戻らない、または腫瘍が体の遠隔部位に転移している場合は、高リスクの転移性GTNに対する化学療法レジメンが採用されます。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
高リスクの転移性妊娠性絨毛新形成
高リスクの転移性妊娠性絨毛新形成(侵入奇胎または絨毛がん)の治療法には以下のようなものがあります:
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
胎盤部妊娠性絨毛腫瘍と類上皮性絨毛腫瘍
I期の胎盤部妊娠性絨毛腫瘍と類上皮性絨毛腫瘍の治療法には以下のようなものがあります:
II期の胎盤部妊娠性絨毛腫瘍と類上皮性絨毛腫瘍の治療法には以下のようなものがあります:
- 腫瘍を摘出する手術と、場合によりその後の併用化学療法。
III期とIV期の胎盤部妊娠性絨毛腫瘍と類上皮性絨毛腫瘍の治療法には以下のようなものがあります:
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 妊娠性絨毛疾患についてさらに学ぶために
-
米国国立がん研究所が提供している妊娠性絨毛腫瘍および新生物に関する詳しい情報については、以下をご覧ください:
米国国立がん研究所が提供している一般的ながん情報とその他の資源については、以下をご覧ください:
- 本PDQ要約について
-
PDQについて
PDQ(Physician Data Query:医師データ照会)は、米国国立がん研究所が提供する総括的ながん情報データベースです。PDQデータベースには、がんの予防や発見、遺伝学的情報、治療、支持療法、補完代替医療に関する最新かつ公表済みの情報を要約して収載しています。ほとんどの要約について、2つのバージョンが利用可能です。専門家向けの要約には、詳細な情報が専門用語で記載されています。患者さん向けの要約は、理解しやすい平易な表現を用いて書かれています。いずれの場合も、がんに関する正確かつ最新の情報を提供しています。また、ほとんどの要約はスペイン語版も利用可能です。
PDQはNCIが提供する1つのサービスです。NCIは、米国国立衛生研究所(National Institutes of Health:NIH)の一部であり、NIHは連邦政府における生物医学研究の中心機関です。PDQ要約は独立した医学文献のレビューに基づいて作成されたものであり、NCIまたはNIHの方針声明ではありません。
本要約の目的
このPDQがん情報要約では、妊娠性絨毛疾患の治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
査読者および更新情報
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。
患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
臨床試験に関する情報
臨床試験とは、例えば、ある治療法が他の治療法より優れているかどうかなど、科学的疑問への答えを得るために実施される研究のことです。臨床試験は、過去の研究結果やこれまでに実験室で得られた情報に基づき実施されます。各試験では、がんの患者さんを助けるための新しくかつより良い方法を見つけ出すために、具体的な科学的疑問に答えを出していきます。治療臨床試験では、新しい治療法の影響やその効き目に関する情報を収集します。新しい治療法がすでに使用されている治療法よりも優れていることが臨床試験で示された場合、その新しい治療法が「標準」となる可能性があります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
PDQには臨床試験のリストが掲載されており、NCIのウェブサイトから臨床試験を検索することができます。また、PDQには、臨床試験に参加している多数のがん専門医のリストも掲載されています。より詳細な情報については、Cancer Information Service(+1-800-4-CANCER [+1-800-422-6237])にお問い合わせください。
本要約の使用許可について
PDQは登録商標です。PDQ文書の内容は本文として自由に使用することができますが、要約全体を示し、かつ定期的に更新を行わなければ、NCIのPDQがん情報要約としては認められません。しかしながら、“NCI's PDQ cancer information summary about breast cancer prevention states the risks in the following way:【ここに本要約からの抜粋を記載する】.”のような一文を書くことは許可されます。
本PDQ要約を引用する最善の方法は以下の通りです:
PDQ® Adult Treatment Editorial Board.PDQ Gestational Trophoblastic Disease Treatment.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/types/gestational-trophoblastic/patient/gtd-treatment-pdq.Accessed <MM/DD/YYYY>.[PMID: 26389509]
本要約内の画像は、著者やイラストレーター、出版社より、PDQ要約内での使用に限定して、使用許可を得ています。PDQ要約から、その要約全体を使用せず画像のみを使用したい場合には、画像の所有者から許可を得なければなりません。その許可はNCIより与えることはできません。本要約内の画像の使用に関する情報は、多くの他のがん関連画像とともに、Visuals Onlineで入手可能です。Visuals Onlineには、2,000以上の科学関連の画像が収載されています。
免責事項
PDQ要約の情報は、保険払い戻しに関する決定を行うために使用されるべきではありません。保険の適用範囲についての詳細な情報は、Cancer.govのManaging Cancer Careページで入手可能です。
お問い合わせ
Cancer.govウェブサイトを通じてのお問い合わせやサポートの依頼に関する詳しい情報は、Contact Us for Helpページに掲載しています。ウェブサイトのE-mail Usから、Cancer.govに対して質問を送信することもできます。

 画像を拡大する
画像を拡大する