ご利用について
このPDQがん情報要約では、尿道がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
CONTENTS
- 尿道がんについての一般的な情報
-
尿道がんは、尿道組織の中に悪性(がん)細胞ができる疾患です。
尿道とは、膀胱と体外とをつなぐ管のことで、尿が排出される際の通り道です。女性の尿道は、長さが約4cm(約1.5インチ)で、膣口のすぐ上に開口しています。男性の尿道は、長さが約20cm(約8インチ)で、前立腺(男性特有の腺)と陰茎を貫通して体外へと続いています。男性の尿道はさらに精液の通路も兼ねています。

男性の泌尿器系の解剖図(左図)と女性の泌尿器系の解剖図(右図)。腎臓、尿管、膀胱、尿道を示しています。尿は尿細管で作られ、それぞれの腎臓の腎盂に集められます。尿は腎臓から尿管を通って膀胱に流れます。尿は膀胱に溜められた後、尿道を通って体外へ排出されます。 尿道の表面の細胞から発生する尿道がんは、いくつかの種類に分けられます。
これらのがんには、悪性化(がん化)した細胞の種類に応じて名前がつけられています:
尿道がんは早いうちから尿道周辺の組織に転移することがあり、診断の時点ですでに付近のリンパ節まで拡がっている場合もしばしばみられます。
膀胱がんの病歴は尿道がんのリスクに影響を及ぼします。
疾患が発生する可能性を増大させるものは全てリスク因子と呼ばれます。リスク因子を持っていれば必ずがんになるというわけではありませんし、リスク因子を持っていなければがんにならないというわけでもありません。リスクについて不安がある場合は、担当の医師にご相談ください。尿道がんのリスク因子には以下のものがあります:
尿道がんの徴候には、血尿と排尿障害などがあります。
こうした徴候や症状は尿道がんが原因で起こることもあれば、他の病態が原因で起こることもあります。早期には、全く徴候や症状が現れない場合もあります。以下の問題がみられる場合は担当の医師にご相談ください:
尿道がんの診断には、尿道と膀胱を調べる検査が用いられます。
以下のような検査法や手技が用いられます:
- 身体診察と病歴聴取:しこりなどの通常みられない疾患の徴候に注意しながら、総体的に身体を調べる診察法。患者さんの健康習慣、過去の病歴、治療歴なども調べます。
-
内診:膣、子宮頸部、子宮、卵管、卵巣、直腸を調べる診察法。さらに、医師や看護師が膣鏡を膣内に挿入して、膣や子宮頸部にがんの徴候がないかも調べます。医師または看護師が、手袋をはめて潤滑剤を塗った片方の手の指を1~2本膣内に挿入し、もう片方の手を下腹部に置いて、子宮と卵巣の大きさ、形、位置などを手と指の感触で調べます。さらに医師または看護師は、手袋をはめて潤滑剤を塗った指を直腸内に挿入し、しこりの有無や異常な部位がないかを指の感触で調べていきます。
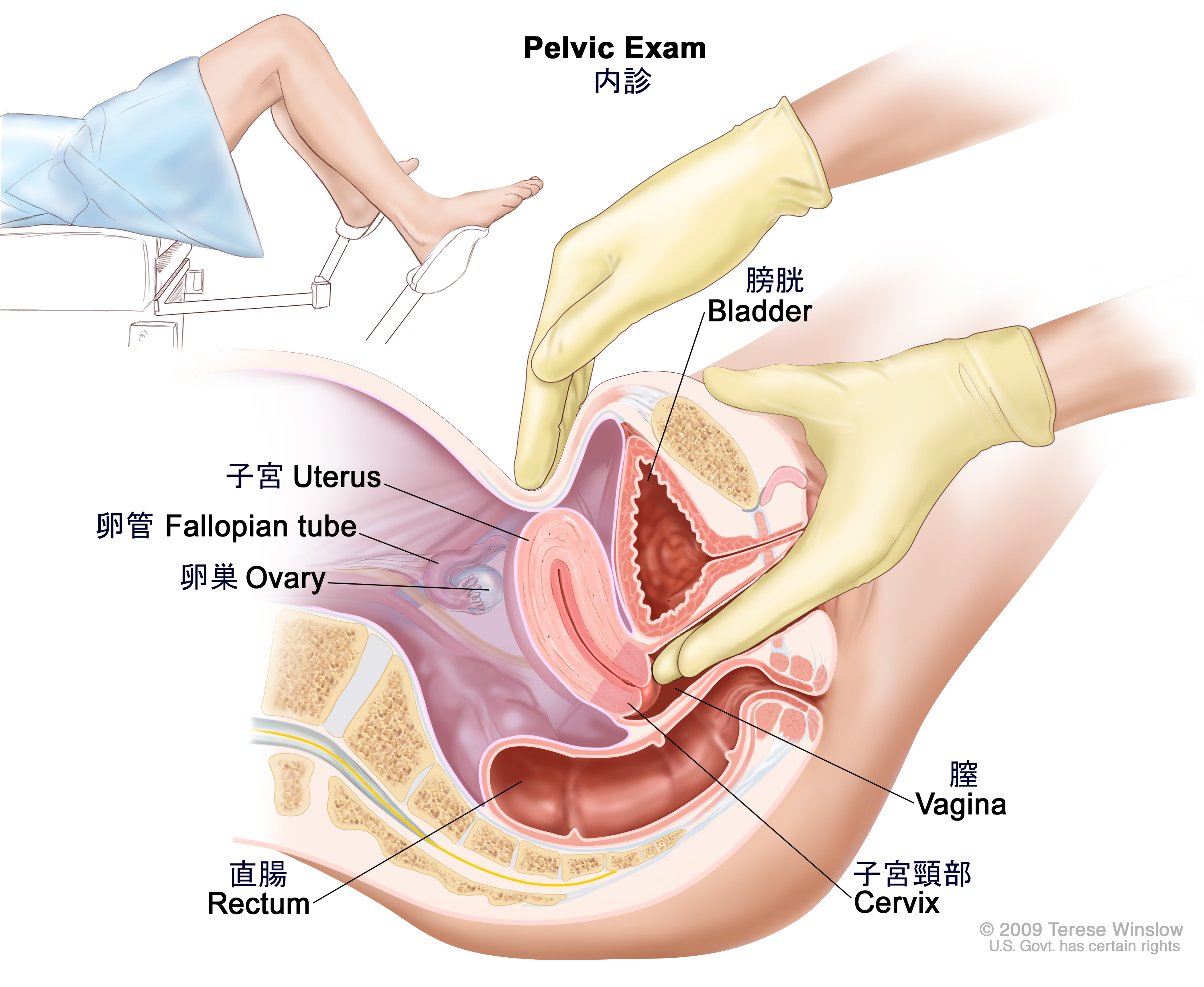
内診。医師または看護師が、手袋をはめて潤滑剤を塗った片手の指を1~2本膣内に挿入し、もう一方の手で上から下腹部を押しています。この診察は、子宮と卵巣の大きさ、形状、位置を触って調べるために行われます。膣、子宮頸部、卵管、直腸も調べられます。 - 直腸指診:直腸を調べる診察法。医師または看護師が、手袋をはめて潤滑剤を塗った指を直腸内に挿入し、しこりなどの異常がないかを調べます。
- 尿細胞診:尿のサンプルを顕微鏡で観察して、異常な細胞の有無を調べる臨床検査。
- 尿検査:尿の色と尿に含まれる成分(糖分、蛋白、血液、白血球など)を調べる検査法。ここで白血球(感染の徴候)が検出された場合は、通常、尿培養を行って感染の種類を突きとめます。
- 血液生化学検査:採取した血液を調べて、体内の臓器や組織から血液中に放出される特定の物質の濃度を測定する検査法。ある物質で異常な値(正常値よりも高い値や低い値)が出るということは、疾患の徴候である可能性があります。
-
全血球算定(CBC):血液を採取して以下の項目について調べる検査法:
- CTスキャン(CATスキャン):骨盤や腹部などの体内の領域を様々な角度から撮影して、精細な連続画像を作成する検査法。この画像はX線装置に接続されたコンピュータによって作成されます。臓器や組織をより鮮明に映し出すために、造影剤を静脈内に注射したり、患者さんに造影剤を飲んでもらったりする場合もあります。この検査法はコンピュータ断層撮影法(CT)やコンピュータ体軸断層撮影法(CAT)とも呼ばれます。
-
尿管鏡検査:尿管と腎盂の内部を観察して、異常な部位がないかを調べる検査法。尿管鏡とは、観察用のライトとレンズを備えた細いチューブ状の器具のことです。尿管鏡を尿道から膀胱、尿管、腎盂へと挿入していきます。別の器具を尿管鏡から挿入して、顕微鏡で疾患の徴候を調べるための組織サンプルを採取することもあります。

尿管鏡検査。尿管鏡(観察用のライトとレンズを備えた細いチューブ状の器具)を尿道から尿管の中へ挿入します。医師はコンピュータのモニターで尿管内部の画像を調べます。 - 生検:尿道や膀胱、あるいは場合によっては前立腺から細胞や組織のサンプルを採取する手技。採取されたサンプルは、病理医によって顕微鏡で観察され、がんの徴候がないか調べられます。
- 尿道がんの病期
-
尿道がんと診断されると、がん細胞の尿道内での拡がりや他の部位への転移の有無を明らかにするために、さらに検査が行われます。
がんの尿道内での拡がりや他の部位への転移の有無を調べていくプロセスは、病期分類と呼ばれます。この過程で集められた情報を基にして病期が判定されます。治療計画を立てるためには病期を把握しておくことが重要です。
病期分類の過程では以下のような検査法が用いられます:
- 胸部X線検査:胸部の臓器と骨のX線検査。X線は放射線の一種で、これを人の体を通してフィルム上に照射すると、そのフィルム上に体内領域の画像が映し出されます。
- 骨盤および腹部のCTスキャン(CATスキャン):骨盤と腹部を様々な角度から撮影して、精細な連続画像を作成する検査法。この画像はX線装置に接続されたコンピュータによって作成されます。臓器や組織をより鮮明に映し出すために、造影剤を静脈内に注射したり、患者さんに造影剤を飲んでもらったりする場合もあります。この検査法はコンピュータ断層撮影法(CT)やコンピュータ体軸断層撮影法(CAT)とも呼ばれます。
- MRI(磁気共鳴画像法):磁気、電波、コンピュータを用いて、尿道、尿道付近のリンパ節、骨盤内のその他の軟部組織と骨などの精細な連続画像を作成する検査法。まずガドリニウムと呼ばれる物質を患者さんの静脈内に注射します。ガドリニウムにはがん細胞の周辺に集まる性質があるため、撮影された画像ではがん細胞が明るく映し出されます。この検査法は核磁気共鳴画像法(NMRI)とも呼ばれます。
- 尿道造影法:尿道に対する一連のX線撮影。X線は放射線の一種で、これを人の体を通してフィルム上に照射すると、そのフィルム上に体内領域の画像が映し出されます。まず、造影剤を尿道から膀胱に注入します。造影剤が膀胱と尿道の表面を覆ったところでX線撮影を行い、尿道がふさがっていないか、またはがんが周辺組織に拡がっていないかを確認します。
体内でのがんの拡がり方は3種類に分けられます。
がんは発生した場所から体内の他の部位に拡がることがあります。
がんが体内の他の部位に拡がることを転移と呼びます。がん細胞は発生した場所(原発腫瘍)から分離し、リンパ系や血液を介して移動します。
転移性腫瘍は、原発腫瘍と同じ種類のがんです。例えば、尿道がんが肺に転移した場合、肺にできたがん細胞は、実際は尿道がんの細胞です。この疾患は転移性尿道がんであり、肺がんではありません。
尿道がんでは、尿道内でのがんの発生部位に応じて病期分類と治療が行われます。
尿道がんの病期分類と治療は、尿道内でのがんの発生部位と尿道周囲の組織への腫瘍の拡がりの深さに基づいてなされます。尿道がんは、遠位尿道がんと近位尿道がんに分けられます。

遠位尿道と近位尿道の解剖図。尿は膀胱から尿道を通って体外へ排出されます。尿道の中で膀胱に近い部位は近位尿道と呼ばれます。また、体外への尿の出口に近い部位は遠位尿道と呼ばれます。尿道の長さは、男性で約20cm(8インチ)、女性で約4cm(1.5インチ)です。 膀胱がんや前立腺がんが尿道がんと同時に発生することもあります。
男性の場合は、近位尿道(尿道のうち、前立腺内を通って膀胱に達する部分)のがんが、膀胱がんや前立腺がんと同時に発生することがあります。こうした事態は診断時にすでに生じている場合もあれば、後から生じる場合もあります。
尿道がんは治療後に再発する(再び現れる)場合があります。
再発は、尿道に起こることもあれば、体の他の部位に起こることもあります。
- 治療選択肢の概要
-
尿道がんの患者さんには様々な治療法が存在します。
尿道がんの患者さんは様々な治療法を受けることができます。その中には標準治療(現在使用されている治療法)もあれば、臨床試験において検証中のものもあります。治療法の臨床試験とは、既存の治療法を改良したり、がんの患者さんのための新しい治療法について情報を集めたりすることを目的とした調査研究です。複数の臨床試験で現在の標準治療より新しい治療法のほうが良好であることが明らかになった場合は、その新しい治療法が標準治療となります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
標準治療として以下の4種類が用いられています:
手術
がんを切除する手術は、尿道がんで最も多く用いられている治療法です。以下の手術のいずれかが実施されます:
- 切開切除:手術によってがんを切除すること。
- 経尿道的切除術(TUR):尿道に特殊な器具を挿入してがんを切除する手術。
- 高周波による電気切除:電流を用いてがんを切除する手術。先端にライトと小さなワイヤーループが付いた器具を用いて、がんを切除したり、高エネルギーの電流で腫瘍を焼き払ったりします。
- レーザー手術:レーザー光線(細くて強力な光)をメスのように用いて、出血を起こさずに組織を切開したり、組織を切除または破壊したりする手術。
- リンパ節郭清術:場合により骨盤内と鼠径部のリンパ節を切除することがあります。
- 膀胱尿道全摘除術:膀胱と尿道を摘出する手術。
- 膀胱前立腺切除術:膀胱と前立腺を摘出する手術。
- 前骨盤内容除去術:尿道、膀胱、および膣を摘出する手術。場合により膣を再建するための形成手術が行われます。
- 陰茎部分切断術:陰茎の一部(尿道のがんが拡がっている箇所に対応する部分)を切除する手術。場合により陰茎を再建するために形成手術が行われます。
- 根治的陰茎切断術:陰茎全体を切除する手術。場合により陰茎を再建するために形成手術が行われます。
尿道を切除する場合、外科医は尿を排出するための新たな通路を造ります。この手術は尿路変更術と呼ばれます。膀胱を摘出する場合、外科医は尿を貯留し体外へ排出するための新たな通路を造ります。ここでは小腸の一部分が、尿を開口部(ストーマ)まで通す管として用いられることがあります。この手術は造瘻術または尿路変更術と呼ばれます。造瘻術を受けた患者さんは、使い捨ての採尿バッグを衣服の下に装着して生活します。外科医はまた、小腸の一部分を利用して、尿を貯留するための袋(尿禁制型代用膀胱)を体内に造ります。さらに、管(カテーテル)を用いて尿をストーマを通して体外へと排出できるようにします。
手術の際に確認できる全てのがんを切除した後に、患者さんによっては、残っているがん細胞を全て死滅させることを目的として、術後に化学療法や放射線療法が実施される場合があります。このようにがんの再発リスクを低減させるために手術の後に行われる治療は、術後補助療法と呼ばれます。
放射線療法
放射線療法は、高エネルギーX線などの放射線を利用して、がん細胞の死滅や増殖阻止を図る治療法です。放射線療法には2種類のものがあります:
放射線療法の実施方法は、がんの種類と尿道内の発生部位によって異なります。尿道がんの治療には外照射療法と内照射療法が用いられます。
化学療法
化学療法は、薬を用いてがん細胞を殺傷したりその細胞分裂を妨害したりすることによって、がんの増殖を阻止する治療法です。化学療法が経口投与や静脈内または筋肉内への注射によって行われる場合、投与された薬は血流に入って全身のがん細胞に到達します(全身化学療法)。脳脊髄液内や臓器内、もしくは腹腔などの体腔内に薬剤を直接注入する化学療法では、薬はその領域のがん細胞に集中的に作用します(局所化学療法)。化学療法の実施方法は、がんの種類と尿道内の発生部位によって異なります。
積極的サーベイランス
積極的サーベイランスとは、検査結果に変化がみられるまで、治療を一切行わずに患者さんの状態を観察することです。病態の悪化の徴候を早期発見するために実施されます。積極的サーベイランスの実施中は、定期的に生検などの試験や検査が行われます。
この他にも新しい治療法が臨床試験で検証されています。
臨床試験に関する情報は、NCIのウェブサイトから入手することができます。
患者さんは臨床試験への参加を検討してもよいでしょう。
患者さんによっては、臨床試験に参加することが治療に関する最良の選択肢となる場合もあります。臨床試験はがんの研究プロセスの一部を構成するものです。臨床試験は、新しいがんの治療法が安全かつ有効であるかどうか、あるいは標準治療よりも優れているかどうかを確かめることを目的に実施されます。
今日のがんの標準治療の多くは以前に行われた臨床試験に基づくものです。臨床試験に参加する患者さんは、標準治療を受けることになる場合もあれば、新しい治療法を初めて受けることになる場合もあります。
患者さんが臨床試験に参加することは、将来のがんの治療法を改善することにもつながります。たとえ臨床試験が効果的な新しい治療法の発見につながらなくても、重要な問題に対する解答が得られる場合も多く、研究を前進させることにつながるのです。
患者さんはがん治療の開始前や開始後にでも臨床試験に参加することができます。
ただし一部には、まだ治療を受けたことのない患者さんだけを対象とする臨床試験もあります。一方、別の治療では状態が改善されなかった患者さんに向けた治療法を検証する試験もあります。がんの再発を阻止したり、がん治療の副作用を軽減したりするための新しい方法を検証する臨床試験もあります。
臨床試験は米国各地で行われています。NCIが支援する臨床試験に関する情報は、NCIの臨床試験検索ウェブページで探すことができます(なお、このサイトは日本語検索に対応しておりません。)。他の組織によって支援されている臨床試験は、ClinicalTrials.govウェブサイトで探すことができます。
- 遠位尿道がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
粘膜(尿道の内表面)に発生した、がんになっていない異常細胞の治療法には、腫瘍を切除する手術(切開手術または経尿道的切除術)、高周波による電気切除、レーザー手術などがあります。
遠位尿道がんの治療法は男性と女性で異なります。
女性の場合の治療法には以下のようなものがあります:
男性の場合の治療法には以下のようなものがあります:
- 組織深部に拡がっていない腫瘍の場合は、腫瘍を切除する手術(経尿道的切除術)、電気切除および高周波療法、レーザー手術。
- 陰茎の先端付近に生じた腫瘍に対しては、陰茎の一部を切除する手術(陰茎部分切断術)。周辺のリンパ節も切除する場合があります(リンパ節郭清)。
- 遠位尿道に発生しているが陰茎の先端付近ではなく、組織深部に拡がってもいない腫瘍に対しては、尿道の一部を切除する手術。周辺のリンパ節も切除する場合があります(リンパ節郭清)。
- 組織深部に拡がっている腫瘍に対しては、陰茎を切除する手術(根治的陰茎切断術)。周辺のリンパ節も切除する場合があります(リンパ節郭清)。
- 放射線療法と、場合により化学療法。
- 化学療法と放射線療法の併用。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 近位尿道がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
近位尿道がんまたは尿道全体に拡がっている尿道がんの治療法は、男性と女性で異なります。
女性の場合の治療法には以下のようなものがあります:
男性の場合の治療法には以下のようなものがあります:
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 浸潤性膀胱がんと同時に発生した尿道がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
浸潤性膀胱がんと同時に発生した尿道がんの治療法には以下のようなものがあります:
膀胱を摘出する手術時に尿道を切除しない場合は、次の治療法が実施されることがあります:
- 積極的サーベイランス。尿道内から細胞のサンプルを採取し、顕微鏡でがんの徴候がないかを調べます。
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 転移性尿道がんまたは再発尿道がんの治療
-
以下の治療法に関する情報については、治療選択肢の概要のセクションをご覧ください。
体内の他の部位に転移した尿道がんの治療法は、通常は化学療法です。
再発尿道がんには、以下のいずれか、または複数の治療法が実施されます:
NCIの臨床試験検索から、現在患者さんを受け入れているNCI支援のがん臨床試験を探すことができます(なお、このサイトは日本語検索に対応しておりません。)。がんの種類、患者さんの年齢、試験が実施される場所から、臨床試験を検索できます。臨床試験についての一般的な情報もご覧いただけます。
- 尿道がんについてさらに学ぶために
-
米国国立がん研究所が提供している尿道がんに関する詳しい情報については、以下をご覧ください:
米国国立がん研究所が提供している一般的ながん情報とその他の資源については、以下をご覧ください:
- 本PDQ要約について
-
PDQについて
PDQ(Physician Data Query:医師データ照会)は、米国国立がん研究所が提供する総括的ながん情報データベースです。PDQデータベースには、がんの予防や発見、遺伝学的情報、治療、支持療法、補完代替医療に関する最新かつ公表済みの情報を要約して収載しています。ほとんどの要約について、2つのバージョンが利用可能です。専門家向けの要約には、詳細な情報が専門用語で記載されています。患者さん向けの要約は、理解しやすい平易な表現を用いて書かれています。いずれの場合も、がんに関する正確かつ最新の情報を提供しています。また、ほとんどの要約はスペイン語版も利用可能です。
PDQはNCIが提供する1つのサービスです。NCIは、米国国立衛生研究所(National Institutes of Health:NIH)の一部であり、NIHは連邦政府における生物医学研究の中心機関です。PDQ要約は独立した医学文献のレビューに基づいて作成されたものであり、NCIまたはNIHの方針声明ではありません。
本要約の目的
このPDQがん情報要約では、尿道がんの治療に関する最新の情報を記載しています。患者さんとそのご家族および介護者に情報を提供し、支援することを目的としています。医療に関する決定を行うための正式なガイドラインや推奨を示すものではありません。
査読者および更新情報
PDQがん情報要約は、編集委員会が作成し、最新の情報に基づいて更新しています。編集委員会はがんの治療やがんに関する他の専門知識を有する専門家によって構成されています。要約は定期的に見直され、新しい情報があれば更新されます。各要約の日付("原文更新日")は、直近の更新日を表しています。
患者さん向けの本要約に記載された情報は、専門家向けバージョンより抜粋したものです。専門家向けバージョンは、PDQ Adult Treatment Editorial Boardが定期的に見直しを行い、必要に応じて更新しています。
臨床試験に関する情報
臨床試験とは、例えば、ある治療法が他の治療法より優れているかどうかなど、科学的疑問への答えを得るために実施される研究のことです。臨床試験は、過去の研究結果やこれまでに実験室で得られた情報に基づき実施されます。各試験では、がんの患者さんを助けるための新しくかつより良い方法を見つけ出すために、具体的な科学的疑問に答えを出していきます。治療臨床試験では、新しい治療法の影響やその効き目に関する情報を収集します。新しい治療法がすでに使用されている治療法よりも優れていることが臨床試験で示された場合、その新しい治療法が「標準」となる可能性があります。患者さんは臨床試験への参加を検討してもよいでしょう。臨床試験の中にはまだ治療を始めていない患者さんのみを対象としているものもあります。
NCIのウェブサイトで臨床試験を検索することができます。より詳細な情報については、NCIのコンタクトセンターであるCancer Information Service(CIS)(+1-800-4-CANCER [+1-800-422-6237])にお問い合わせください。
本要約の使用許可について
PDQは登録商標です。PDQ文書の内容は本文として自由に使用することができますが、要約全体を示し、かつ定期的に更新を行わなければ、NCIのPDQがん情報要約としては認められません。しかしながら、“NCI's PDQ cancer information summary about breast cancer prevention states the risks in the following way:【ここに本要約からの抜粋を記載する】.”のような一文を書くことは許可されます。
本PDQ要約を引用する最善の方法は以下の通りです:
PDQ® Adult Treatment Editorial Board.PDQ Urethral Cancer Treatment.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/types/urethral/patient/urethral-treatment-pdq.Accessed <MM/DD/YYYY>.[PMID: 26389384]
本要約内の画像は、著者やイラストレーター、出版社より、PDQ要約内での使用に限定して、使用許可を得ています。PDQ要約から、その要約全体を使用せず画像のみを使用したい場合には、画像の所有者から許可を得なければなりません。その許可はNCIより与えることはできません。本要約内の画像の使用に関する情報は、多くの他のがん関連画像とともに、Visuals Onlineで入手可能です。Visuals Onlineには、3,000以上の科学関連の画像が収載されています。
免責事項
PDQ要約の情報は、保険払い戻しに関する決定を行うために使用されるべきではありません。保険の適用範囲についての詳細な情報は、Cancer.govのManaging Cancer Careページで入手可能です。
お問い合わせ
Cancer.govウェブサイトを通じてのお問い合わせやサポートの依頼に関する詳しい情報は、Contact Us for Helpページに掲載しています。ウェブサイトのE-mail Usから、Cancer.govに対して質問を送信することもできます。

 画像を拡大する
画像を拡大する