ご利用について
医療専門家向けの本PDQがん情報要約では、がんの治療およびfinancial toxicityについて、包括的な、専門家の査読を経た、そして証拠に基づいた情報を提供する。本要約は、がん患者を治療する臨床家に情報を与え支援するための情報資源として作成されている。これは医療における意思決定のための公式なガイドラインまたは推奨事項を提供しているわけではない。
本要約は編集作業において米国国立がん研究所(NCI)とは独立したPDQ Adult Treatment Editorial Boardにより定期的に見直され、随時更新される。本要約は独自の文献レビューを反映しており、NCIまたは米国国立衛生研究所(NIH)の方針声明を示すものではない。
CONTENTS
- がん医療に関連するFinancial Toxicity — 背景および有病率
-
序
多数の研究から、がん患者はがんに罹患していない人と比べ、財政的な困難を経験するリスクが高いことが示されている。[ 1 ][ 2 ][ 3 ][ 4 ][ 5 ][ 6 ][ 7 ]本要約では米国のがん患者および生存者におけるfinancial toxicityに関する現存の文献についてレビューする。
背景
がんは米国において治療に最も費用のかかる医学的状態の1つである。[ 8 ]がん患者は手術、放射線療法、および全身療法などの複数の種類の治療を受けることができる。歴史的に、入院ががん治療の費用増加の主因となってきた。10年前と比べ、がん患者が単独または併用で受けている化学療法および生物学的製剤はますます高価になっている。[ 9 ][ 10 ]高価な支持薬および造血成長因子の使用も増えている。[ 9 ]新たに導入された全身療法および支持薬に基づく治療の定価は上昇しつつあり[ 9 ][ 10 ][ 11 ]、点滴薬および経口薬両方の価格は製品発売後に上昇し続ける。[ 12 ][ 13 ]治療薬間で価格が劇的に異なる場合があるが、転帰の差に関するデータはしばしば不足している。個々の薬剤や生物学的製剤の月額が$10,000を超えることも珍しくない。
それと同時に、米国の民間保険会社は保険料、保険会社免責額、保険金自己負担額、固定自己負担額の率を高めることで医療費をより直接的に患者に回すようになっている。2016年のCommonwealth Fund Biennial Health Insurance Surveyは保険に加入している19~64歳の成人の33%が医療費の問題または未払いの医療費負債を抱えていることを示した。[ 14 ]患者の医療給付の対象となる注入化学療法および支持薬には高額の自己負担費用が伴い、医療が地域社会から病院の外来部門へと移行するにつれ、これらの費用も増加しつつあるようである。
口腔がん用の薬剤に基づく治療は患者の薬剤給付のspecialty tierの対象となることが多く、患者が自分で支払う高額の保険金自己負担費用が必要となる。外来処方薬のtier別の償還医薬品集(すなわち、薬剤がジェネリックかブランド品か、および価格により段階的に増加する固定自己負担額)などの高額費用分担プランは高価な口腔化学療法薬を処方されるがん患者にとって特に問題となる場合がある。高価な口腔スペシャリティ医薬品が最高の費用分担と関連付けられている(4段階以上の)多段階式処方集を持つ医療保険プランの割合は、2004年の3%から2017年には88%近くに増加した。[ 15 ]治療費および保険適用範囲の変化のこのような傾向から、医療保険に加入している人においても急性および慢性がんに伴う財政的な苦痛がよくみられることが示唆される。
がんの既往のない人と比べると、がんの生存者では、初回診断の何年も後であっても自己負担費用が高く[ 1 ][ 2 ][ 3 ][ 4 ]、がん医療および晩期または持続的な治療の影響に対するケアが継続することを反映している。さらに、がんの生存者は、健康状態不良のために就労日が減少するか、ベッドで過ごす日数が増えるなど、健康状態のために働けないことを報告することが多い[ 1 ][ 2 ][ 3 ][ 4 ]。[ 1 ][ 2 ][ 3 ][ 4 ]就労能力に制約が生じることで雇用に基づく医療保険の選択肢および医療費を支払う資源も減少するため、がんの財政的な影響がさらに増大する。これらの因子は合わせてがん治療の財政的な悪影響の現象に寄与する。
財政的な苦痛、財政的なストレス、財政的な苦境、financial toxicity(財政的な毒性)、財政的な負担、経済的な負担、および経済的な苦境など、がん、その治療、持続する治療の影響の経済的影響を表すために多くの用語が用いられてきた。[ 16 ][ 17 ]
病因および危険因子
がんと財政的な苦痛の間の相互作用は複雑であり、図1に示すように、多くの因子と関連している。[ 18 ][ 19 ]
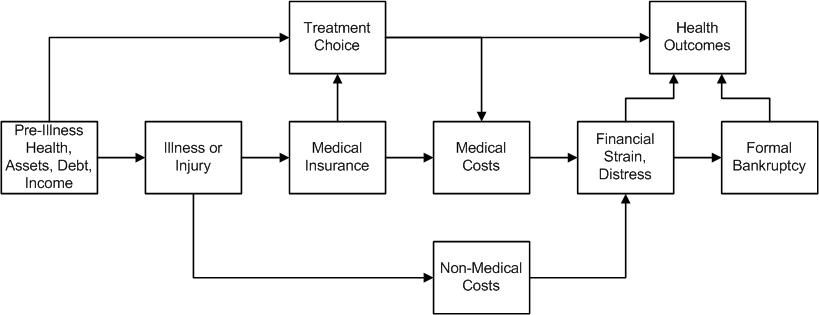
図1.重篤な疾患、治療の選択、健康上のアウトカムおよび財政的なアウトカムを関連付ける概念的枠組み。Credit: Scott Ramsey, MD, PhD. ある世帯の成員ががんと診断されたときのその世帯のいくつかの因子が財政的な苦痛に対する脆弱性に影響を与える。重度の苦痛のリスクおよび疾患からこれらのアウトカムが生じるまでの間の期間は以下の因子による影響を受ける:
がん診断の時点で、財政的な苦境の長期的リスクを決定するいくつかの因子には以下のものがある:
このような尺度の構成要素には自己負担支出の増加により生じる重大な状況、就労不能による収入低下、ならびに世帯支出増加および収入低下に対する心理的反応などがある。[ 16 ][ 17 ]
がんの診断および治療により悪影響を受ける可能性のある患者とその家族の重大な状況は一般に以下のように測定される:[ 16 ][ 17 ]
さらに、がんの診断および治療に関連する財政的な負担の増加に対する患者の心理的反応は一般に財政的なストレス、苦痛、または心配として測定される。[ 16 ][ 17 ]
有病率
多数の研究が財政的な苦境の少なくとも1つの側面の構成要素を評価している[ 1 ][ 4 ][ 5 ][ 6 ][ 20 ][ 21 ][ 22 ][ 23 ][ 24 ][ 25 ][ 26 ][ 27 ][ 28 ][ 29 ][ 30 ][ 31 ][ 32 ]が、方法および尺度が大きく異なるため、研究間の比較が制約される。さらに、財政的な苦境を評価した研究の大半は、地理的に限定された単一施設、または他の選択されたがん生存者のサンプルで実施されていた。調査データによる財政的な苦境に関する全国を代表する推定値は一般に全がん生存者について報告されており、がんの部位や診断時のがんの病期別の情報は乏しい。世帯調査は一般に新たに診断されたがん患者、まれながんの患者、または生存期間が短いと予測されている患者をほとんど含んでいない。財政的な苦境に関するデータはルーチンでは収集されておらず、測定が難しい場合があり、新たに診断されたり、新たに治療されたりした患者における財政的な苦境の発生率を報告した研究はほとんどない。
以下のセクションでは、自己負担費用、生産性の低下、資産減少および医療費負債、破産、ならびに財政的な苦痛および心配などの財政的な苦境の特定の尺度の有病率について記述している。
高額の自己負担費用の有病率
自己負担費用は財政的な苦境の最も一般的な尺度の1つであり、保険の固定自己負担額、保険金自己負担額、処方薬および市販薬に対する保険会社免責額、入院、外来サービス、および他の種類の医療などの、患者が医療に対し直接支払う額である。[ 17 ]がん生存者は一般にがんの既往のない人より高額の自己負担支出を報告する。[ 1 ][ 2 ][ 3 ][ 7 ][ 20 ]全国を代表するサンプルでは、最近診断を受けた18~64歳のがん生存者が年間$1,107の自己負担支出を報告したのに対し、以前に診断を受けたがん生存者では年間$747、がんの既往のない人では年間$617であった(いずれも2010年ドル換算)。[ 2 ]
長期的乳がん生存者を対象とする1件の研究で、18%が$2,100から$5,000未満の自己負担費用を支払っており、17%は$5,000以上を支払っていた。[ 24 ]また、がん生存者はがんの既往のない人と比べ、高い自己負担額を報告することが多い(すなわち、年間の自己負担医療支出額が年間収入の20%を超える)[ 4 ][ 5 ][ 6 ]が、集団の特性の違いを反映して推定値の幅が大きい。
全国を代表するMedical Expenditure Panel Survey(MEPS)を用いて実施した1件の研究で、18~64歳のがん生存者の4.3%が高額の自己負担を報告したのに対し、がんの既往のない人では3.4%であった。[ 4 ]全国を代表するMedicare Current Beneficiary Surveyを用いた1件の研究では、がん生存者の28%が高額の自己負担を報告したのに対し、がんの既往のない人では16%であった。[ 6 ]メディケア受給者の約84%が65歳以上であった。
生産性低下の有病率
生産性の低下は典型的には働くことや通常の活動ができないこと、欠勤日数や能力障害の日数、就労時間の減少、ベッドで過ごす日数として測定される。生産性の低下は雇用データ[ 22 ][ 31 ]から直接定量化される場合、または賃金の中央値から推定される場合がある。[ 1 ][ 2 ][ 3 ]数件の研究が全国を代表するMEPSのデータを用いている。全国を代表するプロスペクティブ集団ベース観察研究であるPanel Study of Income Dynamicsからのデータを用いた1件の研究により、がん診断を報告した個人が雇用されている確率は、診断日から3年時点で9%低下し、4年目および5年目に生存している個人について回復は認められなかった。この間、生存者の労働市場収入は最大40%低下した。家計所得はこの間で20%低下したが、4年目までに回復した。[ 33 ]別の解析の報告では、就労者のうち、がんの治療を受けている人は、がん治療を受けていない人と比べて就労日を年間22.3日分余分に失っていた。[ 34 ]青年および若年成人のがんの成人生存者では推定の生産性低下が$4,564分であったのに対し、がんの既往のない成人では$2,314分であった(2011年のドル換算)。[ 3 ]雇用されているがん生存者の報告によれば、がんは仕事で必要となる肉体的作業(25%)および精神的作業(14%)の支障となっていた。[ 1 ]
資産減少および医療費負債の有病率
数件の研究が、がん生存者の資産減少および医療費負債の有病率を報告しているが、この情報ががんの既往のない人やがんの診断の前後に関連して報告されることはまれである。さらに、推定値の大半は自己申告に基づくものであり、検証研究はほとんど行われていない。
がん生存者に関する諸研究は、生存者の33~80%が医療費を賄うために貯蓄を使用しており[ 20 ][ 24 ][ 28 ][ 30 ][ 32 ]、2~34%が医療費の支払いのために借金をしたり、医療費負債を抱えていたりすることを示唆している。[ 21 ][ 24 ][ 25 ][ 26 ][ 28 ]乳がん女性を対象にした研究では、自己報告の負債は人種および民族で異なり、治療関連の負債を報告したのは白人女性で27.1%、黒人女性で58.9%、ラテン系女性で33.5%、およびアジア系女性で28.8%であった。[ 35 ]米国ワシントン州における結腸がん生存者についての1件の研究で、負債を持つ生存者における平均負債額は$26,860であった(2009年のドル換算)。[ 28 ]出費に対処するために、がん生存者は余暇活動、食品、衣類、公共料金の出費の切り詰め、株式、投資、所有物、不動産の売却、転居を報告している。[ 24 ][ 28 ][ 30 ][ 32 ][ 34 ][ 35 ]
破産の発生率および有病率
財政的な苦境の発生率を測定した数少ない研究のうちの1件は、診断後5年でがん生存者の1.7%が破産を申請したことを報告している。[ 27 ]がん生存者はがんの既往のない人と比べ、破産を申請する可能性が2.7倍高かった。[ 27 ]他の研究の報告では、破産の有病率についてがん生存者の研究対象集団の1.2~3%の範囲としている。[ 20 ][ 21 ][ 26 ][ 36 ]
財政的なストレス、苦痛、または心配の有病率
数件の研究で、がんの医療費の支払いに関する財政的なストレスおよび心配の有病率について、全国を代表するサンプルにおける22.5%[ 21 ]から生産年齢のがん生存者サンプルにおける64%にわたる範囲が認められている。[ 21 ][ 23 ]単一の外来腫瘍科クリニックでの研究で募集されたがん生存者の約45%が賃金に関する懸念を報告している。[ 23 ]1件の研究では、回答者は乳がんまたはその治療の結果として財政について少なくともある程度心配であることを報告し、少なくともある程度の心配を報告した女性は、白人で31.9%、黒人で48.9%、およびラテン系で49.7%、およびアジア系で35.2%であった。[ 35 ]患者とその家族は複雑な医療費の解釈にも困難とストレスを経験することがあるが、このストレスはあまり研究されていない。
複合尺度としての財政的な苦境の有病率
数件の研究が、Comprehensive Score for Financial Toxicity(COST)尺度やPersonal Financial Wellness(PFW)Scale(以前はInCharge Financial Distress/Financial Well-Being [IFDFW] Scaleとして知られていた)などの要約尺度、スコア、または尺度を用いて財政的な苦境の複数の構成要素を組み合わせているが、その結果が一般集団との関連で示されることはまれであり、解釈が困難な場合がある。
単一の学術がんセンターで治療を受けている多発性骨髄腫患者を対象とした1件の研究では、がん生存者の平均COSTスコアは23であった(スコアの範囲、0~44、数値が低い方が負担が大きい)。[ 37 ]別の研究は単一の外来がんセンターで放射線療法または化学療法を受けているがん患者の簡易サンプルを対象にIFDFW Scaleを用い、財政的な苦痛の平均スコアが5であることを認めた[ 17 ](スコアの範囲、1~10、数値が低い方が苦痛が大きいことを示す)。[ 25 ]他の研究では、財政的な負担のスコアは一連の質問に対する肯定的回答数に基づいており[ 26 ][ 30 ][ 34 ]、平均数(例、仕事および苦境のイベントに関連する経済的な 負担項目が2.94個)が計算された。[ 26 ]
参考文献- Ekwueme DU, Yabroff KR, Guy GP, et al.: Medical costs and productivity losses of cancer survivors--United States, 2008-2011. MMWR Morb Mortal Wkly Rep 63 (23): 505-10, 2014.[PUBMED Abstract]
- Guy GP, Ekwueme DU, Yabroff KR, et al.: Economic burden of cancer survivorship among adults in the United States. J Clin Oncol 31 (30): 3749-57, 2013.[PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Estimating the health and economic burden of cancer among those diagnosed as adolescents and young adults. Health Aff (Millwood) 33 (6): 1024-31, 2014.[PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Healthcare Expenditure Burden Among Non-elderly Cancer Survivors, 2008-2012. Am J Prev Med 49 (6 Suppl 5): S489-97, 2015.[PUBMED Abstract]
- Bernard DS, Farr SL, Fang Z: National estimates of out-of-pocket health care expenditure burdens among nonelderly adults with cancer: 2001 to 2008. J Clin Oncol 29 (20): 2821-6, 2011.[PUBMED Abstract]
- Davidoff AJ, Erten M, Shaffer T, et al.: Out-of-pocket health care expenditure burden for Medicare beneficiaries with cancer. Cancer 119 (6): 1257-65, 2013.[PUBMED Abstract]
- Langa KM, Fendrick AM, Chernew ME, et al.: Out-of-pocket health-care expenditures among older Americans with cancer. Value Health 7 (2): 186-94, 2004 Mar-Apr.[PUBMED Abstract]
- Soni A: Trends in the Five Most Costly Conditions among the U.S. Civilian Institutionalized Population, 2002 and 2012. Statistical Brief 470. Rockville, Md: Agency for Healthcare Research and Quality, 2015. Available online. Last accessed December 8, 2016.[PUBMED Abstract]
- Bradley CJ, Yabroff KR, Warren JL, et al.: Trends in the Treatment of Metastatic Colon and Rectal Cancer in Elderly Patients. Med Care 54 (5): 490-7, 2016.[PUBMED Abstract]
- Shih YC, Smieliauskas F, Geynisman DM, et al.: Trends in the Cost and Use of Targeted Cancer Therapies for the Privately Insured Nonelderly: 2001 to 2011. J Clin Oncol 33 (19): 2190-6, 2015.[PUBMED Abstract]
- Conti RM, Fein AJ, Bhatta SS: National trends in spending on and use of oral oncologics, first quarter 2006 through third quarter 2011. Health Aff (Millwood) 33 (10): 1721-7, 2014.[PUBMED Abstract]
- Gordon N, Stemmer SM, Greenberg D, et al.: Trajectories of Injectable Cancer Drug Costs After Launch in the United States. J Clin Oncol 36 (4): 319-325, 2018.[PUBMED Abstract]
- Shih YT, Xu Y, Liu L, et al.: Rising Prices of Targeted Oral Anticancer Medications and Associated Financial Burden on Medicare Beneficiaries. J Clin Oncol 35 (22): 2482-2489, 2017.[PUBMED Abstract]
- 2016 Biennial Health Insurance Survey. New York, NY: The Commonwealth Fund, 2017. Available online. Last accessed December 13, 2018.[PUBMED Abstract]
- 2017 Employer Health Benefits Survey. San Francisco, Calif: Henry J. Kaiser Family Foundation, 2017. Available online. Last accessed December 13, 2018.[PUBMED Abstract]
- Tucker-Seeley RD, Yabroff KR: Minimizing the "financial toxicity" associated with cancer care: advancing the research agenda. J Natl Cancer Inst 108 (5): , 2016.[PUBMED Abstract]
- de Souza JA, Yap B, Ratain MJ, et al.: User beware: we need more science and less art when measuring financial toxicity in oncology. J Clin Oncol 33 (12): 1414-5, 2015.[PUBMED Abstract]
- Smith R, Clarke L, Berry K, et al.: A comparison of methods for linking health insurance claims with clinical records from a large cancer registry. [Abstract] Med Decis Making 21 (6): 530, 2001.[PUBMED Abstract]
- Fay S, Hurst E, White MJ: The household bankruptcy decision. Am Econ Rev 92 (3): 706-18, 2002.[PUBMED Abstract]
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016.[PUBMED Abstract]
- Yabroff KR, Dowling EC, Guy GP, et al.: Financial Hardship Associated With Cancer in the United States: Findings From a Population-Based Sample of Adult Cancer Survivors. J Clin Oncol 34 (3): 259-67, 2016.[PUBMED Abstract]
- Chang S, Long SR, Kutikova L, et al.: Estimating the cost of cancer: results on the basis of claims data analyses for cancer patients diagnosed with seven types of cancer during 1999 to 2000. J Clin Oncol 22 (17): 3524-30, 2004.[PUBMED Abstract]
- Ell K, Xie B, Wells A, et al.: Economic stress among low-income women with cancer: effects on quality of life. Cancer 112 (3): 616-25, 2008.[PUBMED Abstract]
- Jagsi R, Pottow JA, Griffith KA, et al.: Long-term financial burden of breast cancer: experiences of a diverse cohort of survivors identified through population-based registries. J Clin Oncol 32 (12): 1269-76, 2014.[PUBMED Abstract]
- Meisenberg BR, Varner A, Ellis E, et al.: Patient Attitudes Regarding the Cost of Illness in Cancer Care. Oncologist 20 (10): 1199-204, 2015.[PUBMED Abstract]
- Meneses K, Azuero A, Hassey L, et al.: Does economic burden influence quality of life in breast cancer survivors? Gynecol Oncol 124 (3): 437-43, 2012.[PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013.[PUBMED Abstract]
- Shankaran V, Jolly S, Blough D, et al.: Risk factors for financial hardship in patients receiving adjuvant chemotherapy for colon cancer: a population-based exploratory analysis. J Clin Oncol 30 (14): 1608-14, 2012.[PUBMED Abstract]
- Regenbogen SE, Veenstra CM, Hawley ST, et al.: The personal financial burden of complications after colorectal cancer surgery. Cancer 120 (19): 3074-81, 2014.[PUBMED Abstract]
- Veenstra CM, Regenbogen SE, Hawley ST, et al.: A composite measure of personal financial burden among patients with stage III colorectal cancer. Med Care 52 (11): 957-62, 2014.[PUBMED Abstract]
- Wan Y, Gao X, Mehta S, et al.: Indirect costs associated with metastatic breast cancer. J Med Econ 16 (10): 1169-78, 2013.[PUBMED Abstract]
- Zafar SY, Peppercorn JM, Schrag D, et al.: The financial toxicity of cancer treatment: a pilot study assessing out-of-pocket expenses and the insured cancer patient's experience. Oncologist 18 (4): 381-90, 2013.[PUBMED Abstract]
- Zajacova A, Dowd JB, Schoeni RF, et al.: Employment and income losses among cancer survivors: Estimates from a national longitudinal survey of American families. Cancer 121 (24): 4425-32, 2015.[PUBMED Abstract]
- Finkelstein EA, Tangka FK, Trogdon JG, et al.: The personal financial burden of cancer for the working-aged population. Am J Manag Care 15 (11): 801-6, 2009.[PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018.[PUBMED Abstract]
- Meisenberg BR: The financial burden of cancer patients: time to stop averting our eyes. Support Care Cancer 23 (5): 1201-3, 2015.[PUBMED Abstract]
- Huntington SF, Weiss BM, Vogl DT, et al.: Financial toxicity in insured patients with multiple myeloma: a cross-sectional pilot study. Lancet Haematol 2 (10): e408-16, 2015.[PUBMED Abstract]
- Financial toxicityに関連する危険因子
-
いくつかの疾患関連、社会人口統計学的、および医療保険関連因子ががん患者および生存者におけるfinancial toxicityのリスク増加に対する寄与因子として関係している。
疾患および治療に関連する危険因子
進行がんの患者、化学療法または放射線療法を必要とするがんの患者、および基礎に併存症のある患者は、これらの特性を持たない患者と比べ、診断後に財政的な苦境を生じるリスクが高いことが示されている。[ 1 ][ 2 ][ 3 ][ 4 ]2010年のNational Health Interview Survey(NHIS)で同定され、財政的な負担を評価する単一の評価項目に回答した1,556人のがん生存者に関する1件の研究で、生存者は、化学療法を受けた場合(47.2% vs 30.8%;P < 0.001)、放射線療法を受けた場合(44.7% vs 31.4%;P < 0.001)、および再発がんまたは複数のがんに罹患している場合(40.9% vs 33.7%;P < 0.049)に、高い財政的な負担を報告することが多かった。[ 3 ]
がんに罹患している患者および罹患していない人における失業および生産性低下を測定するための2008年から2010年のMedical Expenditures Panel Survey(MEPS)Household Componentのデータを用いた解析においても、同様の関連性が認められている。[ 1 ]この研究では、侵攻性の高い疾患経過(すなわち、再発がん、複数のがん、予後不良のがん)の生存者は、がんに罹患していない人と比べ、生産性低下の率が最も高かった。具体的に、生存期間の短さと関連しているがん患者は、がんに罹患していない人と比べ、雇用されている割合が低く(66.8% vs 81.4%;P < 0.0001)、家庭、仕事、または学校での活動に参加する能力の制約に直面する割合が高かった(17.5% vs 8.5%;P < 0.001)。乳がん、前立腺がん、大腸がん、および他の単発のがんの生存者における生産性は、より高リスクのがん患者における生産性ほど低下しなかった。
別の研究が複数年のMEPS(2008~2013年)を用いてがんの既往、慢性疾患、および生産性低下間の関連性の評価を行っている。[ 5 ]成人のがん生存者は、がんの既往のない成人よりも、心疾患、糖尿病、喘息、および関節炎などの慢性疾患に罹患していることが有意に多かった。また複数の慢性疾患に罹患していることも多かった。複数の慢性疾患に罹患しているがん生存者は、そのような他の疾患のないがん生存者と比較して、就労能力に制約があることが多かった。がん生存者において、4つ以上の慢性疾患に罹患していた個人は、さらなる慢性疾患のなかった個人との比較で$9,099(95%信頼区間[CI]、$7,224~$10,973)分の年間の生産性低下を示した(2013年のドル換算)。
がんに対する治療を受けたことおよび他の併存症が存在することも、メディケア集団における自己負担額の多さと関連していることが認められた。Medicare Current Beneficiary Survey linked to Medicare請求(1997~2007年)のデータを利用した1件の研究において、2年間の平均自己負担額は、治療を受けなかった患者と比較して、化学療法を受けた患者では$1,526、放射線療法を受けた患者では$1,470多かった(P < 0.01)。[ 6 ]
これらの研究はまとめて、比較的進行したがん、再発がん、または治療の必要ながん(比較的進行したがんのマーカーである可能性が高い)に罹患した幅広い年齢にわたるがん生存者は、より高い自己負担額に直面する可能性が高く、財政的な苦境リスクがより高いことを示唆している。長期的な治療関連の支出が、進行性疾患および衰弱のために雇用および収入を回復できないこととあいまって、進行がんとより高い財政的な負担間の関連性に寄与している可能性がある。
社会人口統計学的危険因子
年齢
多くの研究が、がん診断時の年齢が若いこととさまざまな種類の財政的な苦境のリスクの高さの間に一貫して関連性を示している。[ 3 ][ 7 ][ 8 ][ 9 ][ 10 ][ 11 ]がんなどの健康上のショックを来した状況において、比較的若年の患者は、貯蓄や資産がないこと、また競合する財政的な義務(例、子供)のために特に財政的な苦境に陥りやすい。さらに、比較的若年の生存者はメディケア適用による保護がなく、保険未加入であったり、financial toxicityのリスクがある保険会社免責額の高い医療保険に加入したりしている人もいる。
がんに罹患している、または罹患していない米国ワシントン州西部の住民における破産率についての1件の研究で、破産率は20~34歳のがん生存者およびがんに罹患していない対照者の両方で最高(それぞれ10.06および3.15/1,000人年)であり、80~90歳のがん生存者および対照者で最低(それぞれ0.94および0.57/1,000人年)であった。[ 7 ]より顕著な点として、対照と比較したがん生存者の破産申請の相対リスクは年齢コホートが若くなるほど増加した。他の諸研究も同様に、がん患者の年齢が若いほど財政的な苦境に陥るリスクが高いことを示している。[ 3 ][ 9 ]
2011年のMEPS Experiences with Cancer質問票で同定された1,202人の成人がん生存者のデータの解析では、重大な財政的な苦境(破産、借金、負債、医療費支払い不能、または他の財政的な犠牲を払うことと定義される)は65歳未満のがん生存者での方が、65歳以上の生存者よりも多かった(28.4% vs 13.8%;P < 0.001)。[ 10 ]2012年のLivestrong調査に記入した18~64歳の4,719人の成人がん生存者を対象とした1件の研究において、負債および破産は、55~64歳の生存者よりも、45~54歳の生存者(リスク比、1.66;P < 0.001)および18~44歳の生存者(オッズ比[OR]、2.07;P < 0.001)での方が多かった。[ 8 ]
蓄積しつつある証拠からは、小児がんの成人生存者に特に財政的な苦境に陥りやすい可能性があることが示唆されている。[ 11 ][ 12 ]小児期のがんの診断により身体的、情緒的、精神的発達が妨げられ、教育が中断し、雇用機会に制約が生じることがある。小児がん生存者は二次がんならびに治療の他の晩期合併症(晩期障害)および持続する影響のリスク増大にも直面する。Childhood Cancer Survivor Studyに基づく研究から、小児がんの成人生存者は、同胞よりも自己負担の医療費に少なくとも年収の10%を費やすことが多いことが判明した(10.2% vs 2.9%;P <0.001)。[ 12 ]
しかしながら、比較的若年の患者における財政的な苦境の理由は、がん治療に対する自己負担額が比較的高いことだけではない可能性がある。2001年から2008年のMEPSのデータを使用した1件の研究の報告では、55~64歳の患者の方が、18~39歳の比較的若年の患者よりも、医療および保険料に収入の20%以上を費やしている割合が高かった(10.1% vs 7.1%;P = 0.05)。この不一致は、高額の自己負担支出のみによって財政的な苦境に陥るわけではないことを示唆している。
収入
予想されるように、低収入の世帯群のがん患者も治療関連の財政的な苦境に陥るリスクが高い。研究によって年間世帯収入の区分が異なることから、それ以下だと財政的な苦境のリスクが顕著に増加する明確な収入の閾値は認められていない。例えば、2012年のLivestrong調査で同定された非高齢がん患者(18~64歳)を対象とした1件の研究において、$41,000~$80,000の間および$40,000以下の収入は、いずれも$81,000以上の収入と比べ、借金をしたり、負債を抱えたりするリスクの高さと関連していた(OR、それぞれ2.46および3.52;P < 0.0001)。
他の諸研究は、$50,000または$20,000の閾値以下の世帯収入の患者において財政的な苦境に陥るリスクが高いことを示している。[ 9 ][ 13 ]しかしながら、それを下回ると患者がより高い財政的な苦境リスクに直面する絶対的収入に関するコンセンサスは現在得られていない。メディケア集団においてもこの関連性は該当するとみられ、収入が多いほど(米連邦貧困水準を超える割合として表される)、高い自己負担に対して保護的となる。[ 6 ]
人種
少数民族は、生存を含むがんの健康上のアウトカムの差と強く関連していることが示されている。[ 14 ][ 15 ]多数の研究が、がんの診断後の財政的な苦境の経験に対する少数民族の影響について具体的に検討している。[ 16 ][ 17 ][ 18 ]
Cancer Care Outcomes Research and Surveillance Consortium(CanCORS)研究に参加した3,242人の肺がんおよび大腸がん生存者のデータを使用した1件の研究において、研究者が他の社会人口統計学的因子および臨床的因子について調整した後、大腸がん患者において、アフリカ系米国人は、白人との比較で経済的な負担の自己申告リスクの高さと関連していた(OR、1.69;95%CI、1.24-2.30)。[ 17 ]この関連性はヒスパニック系では肺がんと大腸がんのいずれについても認められず、アフリカ系米国人でも肺がんについては認められなかった。
乳がん女性3,133人を対象とした別の集団ベースの調査において、スペイン語を話す女性は、白人と比べて乳がんに関連する財政的な状況悪化のリスクが高かった(OR、2.76;P = 0.006)のに対し、英語を話すラテン系およびアフリカ系米国人はこのリスク増加を生じなかった。[ 16 ]同じ研究で、アフリカ系米国人および英語を話すラテン系は、白人と比べ、乳がんによる少なくとも1つの不自由(すなわち、経済的動機による非遵守または医療費に関わるより広範な苦境)を報告することも多かった(それぞれOR、2.62;P < 0.001およびOR、2.17;P < 0.017)が、この関連性はスペイン語を話す女性では認められなかった。
両方の分析は、やはり財政的な苦境リスクに影響を及ぼす可能性のある収入、年齢、婚姻の有無、教育などの主要な人口統計的変数について調整された。他の研究では少数人種と財政的な苦境間に強い関連性は示されていない。しかしながら、これらの知見はがん生存者における人種と財政的なアウトカム間の関連性を検討するさらなる研究が必要であることを示唆するものである。
雇用
生産性の低下および失業は、financial toxicityの危険因子(予測因子)およびfinancial toxicityの尺度(アウトカム)とみなすことができる。数件の研究から、がん患者はがんの診断の結果、失業、復職の困難さ、収入の低下、全般的な生産性の低下を経験することが示されている。[ 1 ][ 18 ][ 19 ][ 20 ]失業および生産性の低下はそれ自体が不良な財政的なアウトカムとみなされうるが、失業は負債や破産などの重大な苦境の危険因子でもあることが示されているのに対し、退職は保護的となることが示されている。[ 8 ][ 10 ]
2011年のMEPS Experiences with Cancer質問票による1,202人の成人がん生存者のデータの解析では、診断後の雇用の変化(パートタイム労働への変更および長期休暇取得)は、変化なしと比べ、重大な財政的な苦境のリスクの大幅な増加と関連していた(49.1% vs 20.2%;P < 0.001)。[ 10 ]特に比較的若年の生産年齢集団にとって、失業はがんの診断とfinancial toxicity間の経路におけるメディエータとなる場合がある。
医療保険
医療保険の補償がない患者では、特にがん治療の費用が急速に上昇しつつある時代にあって、相当の財政的な苦境を含む多くの有害事象のリスクが高くなる。しかしながら、医療保険に加入しているからといって加入者が医療サービスに対し高額の自己負担金を全く払わなくてもよくなるわけではない。
メディケア集団では、補足的保険およびメディケア・パートDプランを利用することで患者は自己負担費用の一部を負担しないで済む。MEPSの2002年から2010年のデータの解析では、65歳を超える成人の外来処方費用はメディケア・パートDの導入後43%減少したのに対し、それより若年の患者(まだメディケアの対象ではない)は同期間中の処方薬に対する自己負担支出について同様の減少を経験しなかった。[ 21 ]別の研究では、補足的保険により、比較的高齢のメディケア受給者のがん治療に対する高額の自己負担支出リスクが低下したことが認められている。[ 6 ]高額の自己負担支出に対するこのような保護が他の重大な財政的な苦境、財政的な苦痛、負債、および破産の減少につながりうるかどうかは明らかではない。
比較的若年の患者(すなわち、65歳未満)の財政的な苦境のリスクに対する保険プランの種類の影響は十分には検討されていない。1件の研究で、公的保険(メディケイドまたはメディケア)に加入している患者は、民間保険に加入している患者と比べ、財政的な苦境のリスクが高いことが認められている(OR、1.95;P < 0.0001)。[ 8 ]しかしながら、公的医療保険に加入していることは、この解析ではコントロールされなかった因子である貯蓄額や資産の少なさ、その結果としての財政的な脆弱性の高さとも関連している可能性がある。
参考文献- Dowling EC, Chawla N, Forsythe LP, et al.: Lost productivity and burden of illness in cancer survivors with and without other chronic conditions. Cancer 119 (18): 3393-401, 2013.[PUBMED Abstract]
- Allaire BT, Ekwueme DU, Guy GP, et al.: Medical Care Costs of Breast Cancer in Privately Insured Women Aged 18-44 Years. Am J Prev Med 50 (2): 270-7, 2016.[PUBMED Abstract]
- Kent EE, Forsythe LP, Yabroff KR, et al.: Are survivors who report cancer-related financial problems more likely to forgo or delay medical care? Cancer 119 (20): 3710-7, 2013.[PUBMED Abstract]
- Regenbogen SE, Veenstra CM, Hawley ST, et al.: The personal financial burden of complications after colorectal cancer surgery. Cancer 120 (19): 3074-81, 2014.[PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Economic Burden of Chronic Conditions Among Survivors of Cancer in the United States. J Clin Oncol 35 (18): 2053-2061, 2017.[PUBMED Abstract]
- Davidoff AJ, Erten M, Shaffer T, et al.: Out-of-pocket health care expenditure burden for Medicare beneficiaries with cancer. Cancer 119 (6): 1257-65, 2013.[PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013.[PUBMED Abstract]
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016.[PUBMED Abstract]
- Shankaran V, Jolly S, Blough D, et al.: Risk factors for financial hardship in patients receiving adjuvant chemotherapy for colon cancer: a population-based exploratory analysis. J Clin Oncol 30 (14): 1608-14, 2012.[PUBMED Abstract]
- Yabroff KR, Dowling EC, Guy GP, et al.: Financial Hardship Associated With Cancer in the United States: Findings From a Population-Based Sample of Adult Cancer Survivors. J Clin Oncol 34 (3): 259-67, 2016.[PUBMED Abstract]
- Nathan PC, Henderson TO, Kirchhoff AC, et al.: Financial Hardship and the Economic Effect of Childhood Cancer Survivorship. J Clin Oncol 36 (21): 2198-2205, 2018.[PUBMED Abstract]
- Nipp RD, Kirchhoff AC, Fair D, et al.: Financial Burden in Survivors of Childhood Cancer: A Report From the Childhood Cancer Survivor Study. J Clin Oncol 35 (30): 3474-3481, 2017.[PUBMED Abstract]
- Chino F, Peppercorn J, Taylor DH, et al.: Self-reported financial burden and satisfaction with care among patients with cancer. Oncologist 19 (4): 414-20, 2014.[PUBMED Abstract]
- Sharrocks K, Spicer J, Camidge DR, et al.: The impact of socioeconomic status on access to cancer clinical trials. Br J Cancer 111 (9): 1684-7, 2014.[PUBMED Abstract]
- DiMartino LD, Birken SA, Mayer DK: The Relationship Between Cancer Survivors' Socioeconomic Status and Reports of Follow-up Care Discussions with Providers. J Cancer Educ 32 (4): 749-755, 2017.[PUBMED Abstract]
- Jagsi R, Pottow JA, Griffith KA, et al.: Long-term financial burden of breast cancer: experiences of a diverse cohort of survivors identified through population-based registries. J Clin Oncol 32 (12): 1269-76, 2014.[PUBMED Abstract]
- Pisu M, Kenzik KM, Oster RA, et al.: Economic hardship of minority and non-minority cancer survivors 1 year after diagnosis: another long-term effect of cancer? Cancer 121 (8): 1257-64, 2015.[PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018.[PUBMED Abstract]
- Whitney RL, Bell JF, Reed SC, et al.: Predictors of financial difficulties and work modifications among cancer survivors in the United States. J Cancer Surviv 10 (2): 241-50, 2016.[PUBMED Abstract]
- Palmer JD, Patel TT, Eldredge-Hindy H, et al.: Patients Undergoing Radiation Therapy Are at Risk of Financial Toxicity: A Patient-based Prospective Survey Study. Int J Radiat Oncol Biol Phys 101 (2): 299-305, 2018.[PUBMED Abstract]
- Kircher SM, Johansen ME, Nimeiri HS, et al.: Impact of Medicare Part D on out-of-pocket drug costs and medical use for patients with cancer. Cancer 120 (21): 3378-84, 2014.[PUBMED Abstract]
- がん患者におけるfinancial toxicityの結果
-
数件のレトロスペクティブ・コホートおよび横断研究が、がん治療による財政的な負担と、治療遵守、生活の質、ケアに関する満足度、負債発生、破産申請、健康上のアウトカムとの間の関連性について調べている。コホートおよび横断研究はこうした研究デザインに内在する研究バイアスを生じやすい;このため、報告された所見の解釈にあたっては注意が必要である。これまでのところ、ランダム化比較臨床試験からは、がんの診断を受けた患者におけるfinancial toxicityに関連するアウトカムについて患者および医師の指針となる証拠は得られていない。
治療の利用および遵守
数件のレトロスペクティブ・コホート研究が、患者の治療のコンプライアンスに対するがん治療薬の処方の固定自己負担額の影響について評価している。[ 1 ][ 2 ]
2011年から2014年のNational Health Interview Surveyからのデータを用いた1件の横断研究により、最近または以前にがんの診断を受けた非高齢者は、がんの既往のない個人と比較して、経済的理由で使用している処方薬の変更(例、処方薬の調剤を受けないまたは投薬を抜かす)を報告する可能性が高かったことが明らかにされた。[ 3 ]別の研究では、MarketScan保険プランの請求を用いて2002年から2011年に慢性骨髄性白血病患者におけるイマチニブの固定自己負担額と服薬遵守間の関連性が検討された。[ 1 ]研究期間中のイマチニブの月額固定自己負担分の範囲は$0~$4,792であり、平均値および中央値はそれぞれ$108および$30であった。イマチニブに対する月額の固定自己負担額が最高分位(平均、$53)にあった患者は、最低分位にあった患者(平均 = $17)と比べ、治療の最初の180日間でのイマチニブの中止について1.70(95%信頼区間[CI]、1.30-2.22)という統計的に有意な調整リスク比(RR)を示した。[ 1 ]同様に、イマチニブに対する固定自己負担額が高かった患者では(固定自己負担額が低かった群との比較で)イマチニブ療法に対する非遵守の調整RRは1.42(95%CI、1.19-1.69)であった。[ 1 ]
別の研究で、乳がん女性における補助内分泌療法、アロマターゼ阻害薬(AI)、およびタモキシフェンの固定自己負担額と非遵守の間の関連性が調べられている。[ 2 ][ 4 ][ 5 ]固定自己負担額が最高レベルのがん患者は日常的にがん関連の医薬品の投与を受けなくなるか(非遵守)、長期的に見ると医薬品の投与を中止する(使用の非持続)ことを示す研究が比較的一貫してみられる。患者が投与されているすべての処方薬の自己負担総額が考慮される場合に、がん医薬品への遵守低下が悪化しうる。[ 5 ]
Duke Cancer Instituteでがん治療を受けていた成人患者(N = 300)を対象とした1件の横断的調査研究で、患者の16%が高度または圧倒的な財政的な苦痛を、27%が服薬非遵守を、4.67%が化学療法非遵守を報告した。[ 6 ]服薬非遵守を報告した患者のうち、14%が処方を長く持たせるために服用を飛ばすことを具体的に挙げ、11%が処方を長く持たせるために処方量より少ない用量で服用したと述べ、22%が費用のために処方薬を調剤してもらわなかったことを示唆した。[ 6 ]化学療法非遵守を報告した患者のうち、1%が処方を長く持たせるために化学療法薬の服用を飛ばし、1.67%が処方を長く持たせるために化学療法薬の服用量を減らし、3.33%が費用のために化学療法の処方薬を調剤してもらわなかった。
さらに、本研究から非遵守の可能性の増加が以下の特性と関連していることが認められた:
非遵守リスクの統計的に有意な低下は民間保険加入と関連していた(調整OR、0.31;95%CI、0.14-0.72)。
2007年から2009年の間に経口化学療法が開始された患者10,508人を対象とした横断コホート研究で、処方された薬を受け取らない割合と費用分担間の関連性が検討された。[ 7 ]放棄は支払い済み処方請求の90日を超える間隙として定義された。調整した解析で、費用分担が$100以下の場合と比べ、$251~$350の費用分担を伴う請求は放棄の可能性が2.3倍(95%CI、1.59-3.36);$351~$500では3.28倍(95%CI、2.20-4.88);$500超では4.46倍(95%CI、3.80-5.22)であることが認められた。[ 7 ]さらにこの研究では、メディケア群では、民間保険加入群よりも初回経口化学療法の請求に対する自己負担額が$500を超えた患者の割合がかなり高かったことが確認された(45.5% vs 10.7%;P < 0.001)。[ 7 ]
また複数の逸話的報告で、尊厳死法がある州において、バルビツレートのジェネリック医薬品価格が一般的な処方で約$3,000に高騰したため、末期がん患者は致死量のバルビツレートを入手する機会を失っていると示唆されている。[ 8 ]
生活の質および主観的な治療の質
1件のプロスペクティブ、観察、集団および医療制度をベースとしたコホート研究において、Cancer Care Outcomes Research and Surveillance Consortium(CanCORS)IIのデータを用いて財政的な負担、生活の質、および主観的な治療の質の間の関連性が調べられた。患者申告の健康関連の生活の質はEuroQolの5項目からなる質問票(EQ-5D)を用いて測定された。
2003年から2006年まで、患者は大腸がんまたは肺がんの診断を受けた後3ヵ月以内に米国CanCORS研究に登録された。CanCORS II研究用に、生存しているCanCORS患者の中で、無病のサブコホート1つおよび進行疾患のサブコホート1つが選択され、その生活の質が再調査された。診断後の期間中央値は7.3年であった。調整した構造方程式モデリング分析により、財政的な苦痛が大きいほど、健康関連の生活の質と負の関連性があることが認められた(修正ベータ、-0.06/負担分類;95%CI、-0.08~-0.05);しかし、財政的な苦痛は主観的な治療の質とは関連していなかった(OR、1.09;95%CI、0.93-1.29)。[ 9 ]主観的な治療の質の低さは健康関連の生活の質の低さと関連していた(OR、0.85;95%CI、0.79-0.92)。[ 9 ]さらに、進行疾患に罹患していることは健康関連の生活の質の低さと強く関連していた(OR、-0.04;95%CI、-0.08~-0.01)が、財政的な苦痛との関連性は認められなかった(OR、1.25;95%CI、0.79-1.98)。[ 9 ]
CanCORSデータを用いた別のコホート研究[ 10 ]から、肺がんまたは大腸がんの診断を受けた患者において、財政的な負担が健康関連の生活の質と負の関連性を持ち、症状の負担と正の関連性を持つことが判明した。肺がん患者において、現状の生活水準で生活を続けるための財政的な蓄えが12ヵ月分より少ない患者は、財政的な蓄えが12ヵ月分以上ある患者と比べ、症状による負担の増加(調整平均差、5.25;95%CI、3.29-0.22)、疼痛の増加(調整平均差、5.03;95%CI、3.29-7.22)、生活の質の低さ(調整平均差、4.70;95%CI、2.82-6.58)を報告した。[ 10 ]同様に、現状の生活水準で生活を続けるための財政的な蓄えが12ヵ月分より少ない大腸がん患者は、財政的な蓄えが12ヵ月分以上あると報告した患者と比べ、症状による負担の増加(調整平均差、5.31;95%CI、3.58-7.04)、疼痛の増加(調整平均差、3.45;95%CI、1.25-5.66)、生活の質の低さ(調整平均差、5.22;95%CI、3.61-6.82)を報告した。[ 10 ]
数件の横断研究で、患者の生活の質に対するがん治療の財政的な負担の影響が評価された。米国テキサス州の公立病院(n = 72)および包括的がんセンター(n = 77)の149人の進行がん患者を対象とした1件の調査分析から、財政的な苦痛の強度の中央値は、公立病院で治療を受けていた患者では、包括的がんセンターで治療を受けていた患者と比べ2倍であることが判明した(0 = 最もよいから10 = 最も悪いの尺度で;8 vs 4;P = 0.0003)。[ 11 ]患者の30%超が、財政的な苦痛が身体的、感情的、社会的、または家族的苦痛よりも重篤であると認識していた。[ 11 ]さらに、公立病院の進行がん患者は、包括的がんセンターで治療を受けていた患者と比べ、社会的および家族的苦痛の影響と比較して財政的な苦痛の影響が大きいことについて、非常にそう思う、そう思う、またはややそう思うと報告する頻度が高かった(54% vs 33%、P = 0.0085)。[ 11 ]財政的な苦痛は生活の質と逆相関していた(r、-0.23;P = 0.0057)。
2010年のNational Health Interview Survey(NHIS)の患者2,108人を対象とした1件の研究で、がんによってあなたと家族にどれほどの財政的な問題が生じていますか? という調査質問に対し、かなり(8.6%)と答えた人は、財政的な負担を報告しなかった人と比べ、以下を報告することが多いことが判明した:[ 12 ]
2011年のMedical Expenditure Panel Survey(MEPS)データを利用したある研究[ 13 ]では、同定された1,380人のがん生存者のうち、28.7%ががんに関連する財政的な負担を報告した。さらに、財政的な負担を報告したがん生存者を財政的な負担を報告しなかった生存者と比較した場合、以下のアウトカムを有することが認められた:[ 13 ]
ケアに関する満足度
1件のレビュー研究により、広範な研究における被験者の約60%が医療提供者との費用関連の話し合いについて肯定的な態度を報告したことが実証された。それにもかかわらず、こうした話し合いをする患者は1/3未満である。[ 14 ]乳がん女性に関する1件の研究では、相談の要求が満たされていないことが示された。特に、財政に関して少なくともある程度の不安を表明した女性945人中の72.8%が、がん専門医および職員は少なくともあまり助けにならなかったと述べた。[ 15 ]また、同じ研究で乳がんが雇用または財政に及ぼす影響について医療提供者と話し合いたいと希望した女性523人中55.4%が、がん専門医、プライマリケア医、社会福祉士、またはその他の専門家と関連する話し合いができなかったと報告した。[ 15 ]
財政的な負債および破産
2件の研究で、負債および破産の発生に対するがん治療の財政的な負担の影響が検討された。[ 16 ][ 17 ]
1件の横断研究が4,719人のがん生存者についてのLivestrong 2012年の調査データを用い、生存者の63.8%ががんに付随する高額の請求の支払いについて心配しており、33.6%が負債を抱えることになり、3.1%が破産を申請し、39.7%ががん、その治療、または治療の持続的影響のために他の種類の財政的な犠牲を払わざるを得なくなったことを報告している。[ 16 ]負債を抱えたと報告した人のうち、9.1%が破産を申請し、55%が負債額が総額$10,000以上となり、68%ががん治療に付随する費用のために他の種類の財政的な犠牲を払わざるを得なかった。[ 16 ]
さらに、この研究では、破産申請の可能性増加ががん患者の以下の特性と関連していることを認めている:[ 16 ]
医療費負債発生についても同様の患者特性が報告されている。[ 16 ]
1995年から2009年の米国ワシントン州西部のSurveillance, Epidemiology, and End Results(SEER)Cancer Registryにリンクさせた米国連邦破産裁判所のワシントン州西部地区のデータを用いた別のレトロスペクティブ・コホート研究では、がんの診断を受けた患者はがんに罹患していない患者と比べ、破産の申請が多いことが認められた(ハザード比[HR]、2.65;P < 0.05)。[ 17 ]甲状腺がん患者でHRが最も高かった(HR、3.46;P < 0.05)。[ 17 ]
financial toxicityの度合いを明らかにするために明確な言葉で表現された分類システムが開発されている。[ 18 ]がん治療後の財政的なアウトカムを分類、モニタリングするためのこのシステムの有用性については評価が行われていない。
介護者への影響
非公式のがん介護者は後方支援、精神的支援、および医学的支援を提供するために仕事を休むことに加えて、食事、医薬品、および患者の他の要求にお金を使うことでしばしば、financial toxicityの経験を共有する。介護者が友人または家族であった5,000人以上のがん患者を対象にした最近の調査において、約25%が介護者はがん診断後に雇用を大きく変化させたと報告し、8%の生存者では介護者が少なくとも2ヵ月以上休職していた。[ 19 ]証拠から、がん介護による累積の経済的および雇用への影響は、がん介護者における介護の高い負担、低い生活の質、および不良なメンタルヘルスにつながる可能性があることが示唆されている。[ 20 ][ 21 ][ 22 ][ 23 ][ 24 ][ 25 ][ 26 ]
財政的な苦境を報告している世帯の末期がん患者は、財政的な苦境を報告していない患者よりも集中的な延命治療(延命のための人工呼吸または救急蘇生を受けることと定義された)を受けている可能性が高かった(OR、3.22;95%CI、1.38-7.53)。末期がん患者281人を対象にした1件の縦断的調査では、29%が疾患のために世帯の金融貯蓄のほとんどまたはすべてを使用したことを報告した。[ 27 ]
生存
米国ワシントン州西部のSEER Cancer Registryのデータにより破産を申請しなかった患者と比較した破産を申請したがん患者を対象にした1件のレトロスペクティブ・コホート研究において、破産の申請は死亡リスクの増加と関連していた(調整HR、1.79;95%CI、1.64-1.96)。[ 28 ]前立腺がん(調整HR、2.07;95%CI、1.56-2.74)および大腸がん(調整HR、2.47;95%CI、1.85-3.31)患者でハザード比が最高であった。[ 28 ]
観察研究に関する内部および外部妥当性の懸念
ランダム化比較試験のデータから、がんのアウトカムに対する治療の効力を確立する上で最強の証拠が得られる。しかしながら、ランダム化によりがん患者をfinancial toxicityにさらすことは倫理的に不可能なため、現在の一連の証拠は主に観察データ、特に横断およびコホート研究から得られたものである。大規模な全国を代表する調査から、特定の条件の保有率の最も良好な推定値が得られる。
しかしながら、観察研究はその知見の妥当性を制限することのあるバイアスを生じやすい。いくつかのバイアス源は、financial toxicityと将来のアウトカムとの関連性を評価する観察研究において特に重要であり、そのような研究の結果の解釈にあたって困難を引き起こす可能性が高い。
横断的調査研究では、無回答者の潜在的回答が回答者のものと異なる場合、無回答率の高さが報告された推定値における無回答バイアスの可能性につながることがある。調査研究における別のバイアス源に報告バイアスがあるが、これは回答者が社会的により望ましいと考える情報を回答者が選択的に明らかにすることを指す。
観察研究における別のバイアス源に逆の因果関係があり、これはfinancial toxicityと潜在的に関連するそのアウトカムとの真の関連性を弱める可能性がある。ある研究で[ 28 ]、研究者がこの種の研究において逆の因果関係の問題にどのように対処すべきかの例を示している。この場合では、著者らは、彼らのサンプルを診断後1年以内に破産の宣告を受けた早期がん患者に限定して感度解析を実施した。彼らはこの新たな集団サンプルを用いて、以前に開発したCoxモデルを適合させ、破産申請状況に対する生存を回帰推定した。
参考文献- Dusetzina SB, Winn AN, Abel GA, et al.: Cost sharing and adherence to tyrosine kinase inhibitors for patients with chronic myeloid leukemia. J Clin Oncol 32 (4): 306-11, 2014.[PUBMED Abstract]
- Neugut AI, Subar M, Wilde ET, et al.: Association between prescription co-payment amount and compliance with adjuvant hormonal therapy in women with early-stage breast cancer. J Clin Oncol 29 (18): 2534-42, 2011.[PUBMED Abstract]
- Zheng Z, Han X, Guy GP, et al.: Do cancer survivors change their prescription drug use for financial reasons? Findings from a nationally representative sample in the United States. Cancer 123 (8): 1453-1463, 2017.[PUBMED Abstract]
- Farias AJ, Du XL: Association Between Out-Of-Pocket Costs, Race/Ethnicity, and Adjuvant Endocrine Therapy Adherence Among Medicare Patients With Breast Cancer. J Clin Oncol 35 (1): 86-95, 2017.[PUBMED Abstract]
- Kim J, Rajan SS, Du XL, et al.: Association between financial burden and adjuvant hormonal therapy adherence and persistent use for privately insured women aged 18-64 years in BCBS of Texas. Breast Cancer Res Treat 169 (3): 573-586, 2018.[PUBMED Abstract]
- Bestvina CM, Zullig LL, Rushing C, et al.: Patient-oncologist cost communication, financial distress, and medication adherence. J Oncol Pract 10 (3): 162-7, 2014.[PUBMED Abstract]
- Streeter SB, Schwartzberg L, Husain N, et al.: Patient and plan characteristics affecting abandonment of oral oncolytic prescriptions. J Oncol Pract 7 (3 Suppl): 46s-51s, 2011.[PUBMED Abstract]
- Shankaran V, LaFrance RJ, Ramsey SD: Drug Price Inflation and the Cost of Assisted Death for Terminally Ill Patients-Death With Indignity. JAMA Oncol 3 (1): 15-16, 2017.[PUBMED Abstract]
- Zafar SY, McNeil RB, Thomas CM, et al.: Population-based assessment of cancer survivors' financial burden and quality of life: a prospective cohort study. J Oncol Pract 11 (2): 145-50, 2015.[PUBMED Abstract]
- Lathan CS, Cronin A, Tucker-Seeley R, et al.: Association of Financial Strain With Symptom Burden and Quality of Life for Patients With Lung or Colorectal Cancer. J Clin Oncol 34 (15): 1732-40, 2016.[PUBMED Abstract]
- Delgado-Guay M, Ferrer J, Rieber AG, et al.: Financial Distress and Its Associations With Physical and Emotional Symptoms and Quality of Life Among Advanced Cancer Patients. Oncologist 20 (9): 1092-8, 2015.[PUBMED Abstract]
- Fenn KM, Evans SB, McCorkle R, et al.: Impact of financial burden of cancer on survivors' quality of life. J Oncol Pract 10 (5): 332-8, 2014.[PUBMED Abstract]
- Kale HP, Carroll NV: Self-reported financial burden of cancer care and its effect on physical and mental health-related quality of life among US cancer survivors. Cancer 122 (8): 283-9, 2016.[PUBMED Abstract]
- Shih YT, Chien CR: A review of cost communication in oncology: Patient attitude, provider acceptance, and outcome assessment. Cancer 123 (6): 928-939, 2017.[PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018.[PUBMED Abstract]
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016.[PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013.[PUBMED Abstract]
- Khera N: Reporting and grading financial toxicity. J Clin Oncol 32 (29): 3337-8, 2014.[PUBMED Abstract]
- de Moor JS, Dowling EC, Ekwueme DU, et al.: Employment implications of informal cancer caregiving. J Cancer Surviv 11 (1): 48-57, 2017.[PUBMED Abstract]
- Kent EE, Dionne-Odom JN: Population-Based Profile of Mental Health and Support Service Need Among Family Caregivers of Adults With Cancer. J Oncol Pract 15 (2): e122-e131, 2019.[PUBMED Abstract]
- Shin JY, Lim JW, Shin DW, et al.: Underestimated caregiver burden by cancer patients and its association with quality of life, depression and anxiety among caregivers. Eur J Cancer Care (Engl) 27 (2): e12814, 2018.[PUBMED Abstract]
- Ullrich A, Ascherfeld L, Marx G, et al.: Quality of life, psychological burden, needs, and satisfaction during specialized inpatient palliative care in family caregivers of advanced cancer patients. BMC Palliat Care 16 (1): 31, 2017.[PUBMED Abstract]
- Shaffer KM, Kim Y, Carver CS, et al.: Effects of caregiving status and changes in depressive symptoms on development of physical morbidity among long-term cancer caregivers. Health Psychol 36 (8): 770-778, 2017.[PUBMED Abstract]
- Rumpold T, Schur S, Amering M, et al.: Informal caregivers of advanced-stage cancer patients: Every second is at risk for psychiatric morbidity. Support Care Cancer 24 (5): 1975-1982, 2016.[PUBMED Abstract]
- Litzelman K, Kent EE, Rowland JH: Social factors in informal cancer caregivers: The interrelationships among social stressors, relationship quality, and family functioning in the CanCORS data set. Cancer 122 (2): 278-86, 2016.[PUBMED Abstract]
- Kent EE, Rowland JH, Northouse L, et al.: Caring for caregivers and patients: Research and clinical priorities for informal cancer caregiving. Cancer 122 (13): 1987-95, 2016.[PUBMED Abstract]
- Tucker-Seeley RD, Abel GA, Uno H, et al.: Financial hardship and the intensity of medical care received near death. Psychooncology 24 (5): 572-8, 2015.[PUBMED Abstract]
- Ramsey SD, Bansal A, Fedorenko CR, et al.: Financial Insolvency as a Risk Factor for Early Mortality Among Patients With Cancer. J Clin Oncol 34 (9): 980-6, 2016.[PUBMED Abstract]
- 証拠のギャップおよび将来の研究領域
-
現存のモデルに基づいてがんと医療の使用、健康上のアウトカム、財政的な影響に対するその影響についての概念的枠組みを検討することで、現在の証拠、証拠のギャップ、将来の研究領域の探索が可能となる。[ 1 ][ 2 ]
危険因子
財政的な苦境について多くの個別の危険因子が同定されているものの、これらの因子が晩期の財政的な苦境にどの程度寄与するかを実証する証拠は、これらの因子と診断時点の臨床的因子の間の相互作用に関する情報と同じく不十分である。
がん診断後の財政的な苦痛のリスクに対するその影響を扱うためのさらなる研究が必要な具体的領域には以下のものがある:
財政的な苦痛は医療保険に加入している患者でも生じるという十分な証拠が存在することから、保険の形態が患者を財政的な苦痛から守る上で果たす役割についてはさらなる研究が必要である。メディケアは少なくとも部分的に高齢者を財政的な被害から守る可能性がある;しかしながら、65歳以上の人に対するこの一律の給付に加え、高齢に関連する他の因子、すなわち、退職した成人が一般に比較的多い資産(例、支払い義務のない家屋の所有)、収入源としての年金または退職金口座、および社会保障を持つことも財政的苦痛のリスクを低下させる可能性がある。他の因子として、医師が高齢患者をあまり強力に治療せず、このため費用が少なくなる可能性がある。
生産年齢人口の成人では、プランごとに異なる - 具体的には、保険会社免責額、固定自己負担の程度、補償範囲の除外 - 職場で加入するまたは個人的に購入する民間保険の特徴が財政的な苦痛のリスクに影響を及ぼす可能性がある。これらの因子もさらなる研究を必要とする。
患者ががんと診断され、治療中に仕事を休んだ後、患者が仕事を続ける、または仕事に復帰する能力が彼らの将来の財政的な苦難のリスクに大きく影響する。特定の治療、治療法(例、注入療法 vs 経口療法)、治療の毒性を欠勤、生産性の低下、職場復帰の可能性と関連付ける研究が必要である。
2008年の米国のAffordable Care Actの施行は、数百万人の米国人に対し医療保険の利用を拡大することががん患者の財政的な苦痛または支払い不能の率に影響を与えるかどうかを判断する自然実験となった。別のメディケア支払い制度について提案された準備的試験も、施行を非施行と比較する準実験的アプローチの機会をもたらす可能性がある。[ 3 ]
診断後、治療の選択は、理論的には財政的な困難を経験する可能性に影響を及ぼしうる。多くのがんについて、ガイドラインには治療的に同等とみなされる選択肢を記載しているが、その諸治療の費用は50倍以上異なることがある。[ 4 ]例えば、経口薬は、診療所で投与される薬剤とは異なる固定自己負担構造の対象となる場合がある。腫瘍の種類や病期などの適応内で、治療の選択が自己負担支出または財政的な苦痛の程度に示差的な影響を与えることを示すレトロスペクティブまたはプロスペクティブな証拠は存在しない。治療の選択は、少なくとも潜在的に、患者の経済状況を含む多くの因子の影響を受けることから、この問題を調べるためには詳細な臨床的および財政的な情報を用いたプロスペクティブ研究が必要となる。
がん管理は、専用施設での数週間または数ヵ月に及ぶ集中的治療がしばしば必要となることから、医学的介入の中で特殊である。多くの患者にとって、治療中の交通費や宿泊費などの、治療を求めることに関連する医療費以外の出費が家族に財政的な打撃を与えることがある。医療費以外の出費が財政的な苦境において果たす役割はさらなる研究が必要な領域である。
財政的な苦痛およびアウトカム
複数のレトロスペクティブ研究で得られた証拠から、財政的な苦痛を経験している患者は計画されている治療の遵守の低下、生活の質の低下、生存率の低下を来すことが示されている。治療の選択に影響を及ぼす可能性のある特定の未測定の臨床的および財政的な因子もアウトカムに影響を及ぼしうることから、これらの研究には限界がある。治療の選択に影響を及ぼす可能性のある診断時の財政的な状態ならびに臨床的因子および患者因子のより包括的な全体像を含むプロスペクティブまたはレトロスペクティブ研究により、財政的な苦痛とアウトカムの間の因果経路のより正確な全体像が得られるはずである。
がん患者の財政的な苦痛の緩和を目的とする介入
がん患者の財政的な苦痛の率を低下させるために特異的にデザインされた介入がいくつか提案されている。いくつかは実施されているが、これまで、このような介入が財政的な苦痛の率および重度、治療の選択、生活の質、または生存率に及ぼす影響について評価したプロスペクティブ研究は存在しない。最もよく検討されている介入のいくつかを以下に概説する。
ファイナンシャルナビゲーター
がんの診断後のがん患者が財政的に有害な結果を避けるのを支援するために、ファイナンシャルナビゲーターが地域社会および学術的状況で利用されている。[ 5 ]患者の財政的なアウトカムおよび健康上のアウトカムに対するこのようなプログラムの影響は将来の研究分野である。興味深い具体的問題には以下のものがある:
National Cancer Institute Cooperative Cancer Clinical Trials Networkで実施されている1件のプロスペクティブ研究(S1417CD[NCT02728804])、転移性大腸がん患者におけるプロスペクティブな財政的な影響評価ツールの実行で、転移性大腸がんと新たに診断された患者において治療に関連する財政的な苦境の発生率が評価されている。[ 6 ]詳細な臨床情報に加え、ベースラインおよび治療中の患者のクレジット記録、健康関連の生活の質、自己負担費用、治療の非遵守、介護者の負担が12ヵ月にわたり測定されている。
治療の選択を容易にする価格の透明性
米国カリフォルニア州の病院に料金の公表を求めたものなどの価格の透明性についての取り組みに関する研究からは、そのような取り組みが患者の治療選択や医療提供者による物品およびサービスの価格付けに有意な影響を与えているとは認められていない。[ 7 ]価格の透明性および提供者の行動を検討した1件の比較研究で、臨床家に電子医療記録の受注書式で検査費用に関する情報を提供することで、この情報を提供しない場合と比べて指示された検査数が減少したことが認められている。[ 8 ]価格の透明性をもたらすことでがん患者や臨床家の治療の選択が変化するかどうかについては分かっていない。
がん患者、その家族、および/または彼らの医療提供者が、価格付けの透明性、直接的または間接的な財政的な支援、もしくは自己負担費用の支払い要件のさらなる低減の提供に対しどのように反応を示すかについてはさらなる情報が必要である。
価値に基づく価格付け
価格の透明性に密接に関連するのが、価値に基づく価格付けという考え方である:これは患者の自己負担支出が特定の疾患に対する競合的治療法の価値についての外部評価と結びついているという考え方である。価値に基づく価格付けの目的は、財政的な誘因(価値が高い = 自己負担義務が低い)を通じて患者を価値の高い治療法へと導くことにある。価値に基づく価格付けはいくつかの臨床症状(例、高血圧、糖尿病)について実施されており、この種の価格付けにより価値の高いサービスの利用が増えているという証拠が存在するが、腫瘍分野ではまだ適用されていない。医療提供者ががん患者の治療に対してどのように支払いを受けるかについて変化が進行中のため、我々は、別の支払いモデルおよび品質測定改善の背景において、患者のfinancial toxicityについての意識を高め、その解決法を増やす機会および課題をより的確に同定する必要がある。
治療の経過において、いつさらなる情報および財政的な支援が必要か、ならびに治療の開始および継続を促進するのに最も有効となるかについても不明である。例えば、大半の企業医療保険は年間の最大自己負担額を設定しており、それ以上については保険会社が治療費を100%負担する。進行がん患者の多くは早くこの最高額に到達し、この場合、当該給付年度の残りの期間の抗がん治療の全額を保険会社が負担する。
医療保険制度改革
マサチューセッツ州の健康保険制度およびU.S. Affordable Care Actは、それまで保険未加入だった数百万人の米国人に医療保険を提供することで、重篤な疾患時の個人の財政的な曝露を緩和することを目的とした医療政策についての自然の事前事後実験の機会をもたらしている。保険はがんの診断および治療による財政的な苦痛のリスクを取り除くのではなく、緩和するとみられることから、被保険者にとっての財政的なアウトカムを改善することを目的とする他の介入が必要な可能性が高い。
医療提供者と患者を標的とする別の政策は、Medicare Access and CHIP(Children's Health Insurance Program)Reauthorization Act(MACRA)の法律での出来高払いのメディケアの支払いについての品質尺度を通じた便益費用およびfinancial toxicityの評価および支援を含む、患者の意思決定における補助物の使用を求めることだろう。[ 9 ][ 10 ]この政策を進めるには、Centers for Medicare and Medicaid Servicesによる承認およびおそらくは米国議会が制定する法律が必要になるだろう。
出来高払いによるメディケアプログラムおよび/または民間保険プランにおける経路遵守がん治療に対する患者の固定自己負担額/保険金自己負担額の減額および/または撤廃も、複数の治療法 - 放射線療法、薬剤、入院および通院による保険金自己負担額、および固定自己負担額にわたる患者および家族の負担を減らすように作用する可能性がある。[ 7 ][ 8 ]別の一連の政策は、メディケア受給者に対する製薬企業によるクーポン配布および他の患者支援プログラムの禁止を撤廃することだろう。[ 11 ]
がん治療費の参考文献
がん治療費の情報は利用が困難なことがある。以下に挙げているのは、がん治療に関連する費用に関する最新情報を含む一般に利用可能なウェブサイトへのリンクである:
参考文献- Smith R, Clarke L, Berry K, et al.: A comparison of methods for linking health insurance claims with clinical records from a large cancer registry. [Abstract] Med Decis Making 21 (6): 530, 2001.[PUBMED Abstract]
- Fay S, Hurst E, White MJ: The household bankruptcy decision. Am Econ Rev 92 (3): 706-18, 2002.[PUBMED Abstract]
- Centers for Medicare & Medicaid Services: Oncology Care Model. Baltimore, Md: Centers for Medicare & Medicaid Services, 2016. Available online. Accessed December 8, 2016.[PUBMED Abstract]
- Ramsey S, Shankaran V: Managing the financial impact of cancer treatment: the role of clinical practice guidelines. J Natl Compr Canc Netw 10 (8): 1037-42, 2012.[PUBMED Abstract]
- Conti RM, Bach PB: The 340B drug discount program: hospitals generate profits by expanding to reach more affluent communities. Health Aff (Millwood) 33 (10): 1786-92, 2014.[PUBMED Abstract]
- Shankaran V; Southwest Oncology Group Cancer Care Delivery, Gastrointestinal Cancer: Implementation of a Prospective Financial Impact Assessment Tool in Patients with Metastatic Colorectal Cancer. April 15, 2016.[PUBMED Abstract]
- Kline RM, Bazell C, Smith E, et al.: Centers for medicare and medicaid services: using an episode-based payment model to improve oncology care. J Oncol Pract 11 (2): 114-6, 2015.[PUBMED Abstract]
- Newcomer LN, Gould B, Page RD, et al.: Changing physician incentives for affordable, quality cancer care: results of an episode payment model. J Oncol Pract 10 (5): 322-6, 2014.[PUBMED Abstract]
- Cutler DM: Payment reform is about to become a reality. JAMA 313 (16): 1606-7, 2015.[PUBMED Abstract]
- Press MJ, Rajkumar R, Conway PH: Medicare's New Bundled Payments: Design, Strategy, and Evolution. JAMA 315 (2): 131-2, 2016.[PUBMED Abstract]
- Howard DH: Drug companies' patient-assistance programs--helping patients or profits? N Engl J Med 371 (2): 97-9, 2014.[PUBMED Abstract]
- 本要約の変更点(09/18/2019)
-
PDQがん情報要約は定期的に見直され、新情報が利用可能になり次第更新される。本セクションでは、上記の日付における本要約最新変更点を記述する。
がん患者におけるfinancial toxicityの結果
本文で以下の記述が改訂された;介護者が友人または家族であった5,000人以上のがん患者を対象にした最近の調査において、約25%が介護者はがん診断後に雇用を大きく変化させたと報告し、8%の生存者では介護者が少なくとも2ヵ月以上休職していた。
本要約はPDQ Adult Treatment Editorial Boardが作成と内容の更新を行っており、編集に関してはNCIから独立している。本要約は独自の文献レビューを反映しており、NCIまたはNIHの方針声明を示すものではない。PDQ要約の更新におけるPDQ編集委員会の役割および要約の方針に関する詳しい情報については、本PDQ要約についておよびPDQ® - NCI's Comprehensive Cancer Databaseを参照のこと。
- 本PDQ要約について
-
本要約の目的
医療専門家向けの本PDQがん情報要約では、がんの治療およびfinancial toxicityについて、包括的な、専門家の査読を経た、そして証拠に基づいた情報を提供する。本要約は、がん患者を治療する臨床家に情報を与え支援するための情報資源として作成されている。これは医療における意思決定のための公式なガイドラインまたは推奨事項を提供しているわけではない。
査読者および更新情報
本要約は編集作業において米国国立がん研究所(NCI)とは独立したPDQ Adult Treatment Editorial Boardにより定期的に見直され、随時更新される。本要約は独自の文献レビューを反映しており、NCIまたは米国国立衛生研究所(NIH)の方針声明を示すものではない。
委員会のメンバーは毎月、最近発表された記事を見直し、記事に対して以下を行うべきか決定する:
要約の変更は、発表された記事の証拠の強さを委員会のメンバーが評価し、記事を本要約にどのように組み入れるべきかを決定するコンセンサス過程を経て行われる。
本要約の内容に関するコメントまたは質問は、NCIウェブサイトのEmail UsからCancer.govまで送信のこと。要約に関する質問またはコメントについて委員会のメンバー個人に連絡することを禁じる。委員会のメンバーは個別の問い合わせには対応しない。
証拠レベル
本要約で引用される文献の中には証拠レベルの指定が記載されているものがある。これらの指定は、特定の介入やアプローチの使用を支持する証拠の強さを読者が査定する際、助けとなるよう意図されている。PDQ Adult Treatment Editorial Boardは、証拠レベルの指定を展開する際に公式順位分類を使用している。
本要約の使用許可
PDQは登録商標である。PDQ文書の内容は本文として自由に使用できるが、完全な形で記し定期的に更新しなければ、NCI PDQがん情報要約とすることはできない。しかし、著者は“NCI's PDQ cancer information summary about breast cancer prevention states the risks succinctly: 【本要約からの抜粋を含める】.”のような一文を記述してもよい。
本PDQ要約の好ましい引用は以下の通りである:
PDQ® Adult Treatment Editorial Board.PDQ Financial Toxicity and Cancer Treatment.Bethesda, MD: National Cancer Institute.Updated <MM/DD/YYYY>.Available at: https://www.cancer.gov/about-cancer/managing-care/track-care-costs/financial-toxicity-hp-pdq.Accessed <MM/DD/YYYY>.[PMID: 27583328]
本要約内の画像は、PDQ要約内での使用に限って著者、イラストレーター、および/または出版社の許可を得て使用されている。PDQ情報以外での画像の使用許可は、所有者から得る必要があり、米国国立がん研究所(National Cancer Institute)が付与できるものではない。本要約内のイラストの使用に関する情報は、多くの他のがん関連画像とともにVisuals Online(2,000以上の科学画像を収蔵)で入手できる。
免責条項
入手可能な証拠の強さに基づき、治療選択肢は「標準」または「臨床評価段階にある」のいずれかで記載される場合がある。これらの分類は、保険払い戻しの決定基準として使用されるべきものではない。保険の適用範囲に関する詳しい情報については、Cancer.govのManaging Cancer Careページで入手できる。
お問い合わせ
Cancer.govウェブサイトについての問い合わせまたはヘルプの利用に関する詳しい情報は、Contact Us for Helpページに掲載されている。質問はウェブサイトのEmail UsからもCancer.govに送信可能である。

 画像を拡大する
画像を拡大する